A intolerância à lactose é uma condição frequente na prática do gastroenterologista, caracterizada por sintomas como distensão abdominal, flatulência, dor abdominal e diarreia. A forma mais comum é a hipolactasia primária, decorrente da redução fisiológica e geneticamente determinada da lactase após o desmame.
É essencial diferenciar má absorção de lactose — que pode ser assintomática — da intolerância à lactose, que se caracteriza pela presença de sintomas. Além disso, deve-se diferenciar a forma primária da secundária. Esta última decorre de lesões da mucosa do intestino delgado, como na doença celíaca, no supercrescimento bacteriano do intestino delgado (SIBO), na doença de Crohn ou após gastroenterites, sendo, em geral, potencialmente reversível com o tratamento da condição de base.
O diagnóstico pode ser feito por quatro métodos principais (teste oral de tolerância à lactose, teste genético, teste do hidrogênio expirado e avaliação da lactase em biópsia duodenal), cada um com indicações e limitações. Em alguns casos, o diagnóstico clínico também pode ser considerado. A seguir, detalhamos cada um deles.
Diagnóstico clínico
- Considerar quando:
- Quadro típico após ingestão de lactose
- Locais com baixa disponibilidade de exames
- Recusa do paciente em realizar investigações adicionais
- Maior acurácia (alta probabilidade pré-teste):
- Quando etnias com alta prevalência (africanos, asiáticos)
- Estratégia:
- Teste terapêutico (exclusão + reintrodução)
- Sempre com avaliação de diagnósticos diferenciais
Teste oral de Tolerância à Lactose (Curva Glicêmica)
É um método indireto que avalia a digestão da lactose pela resposta glicêmica após sua ingestão. Consiste na administração de cerca de 50 g de lactose, com dosagens de glicemia em jejum e aos 30, 60 e 120 minutos. Em indivíduos com atividade adequada de lactase, observa-se elevação da glicemia. Já na deficiência, essa resposta é reduzida, sendo sugestivo de má absorção um aumento < 20 mg/dL. Sintomas podem ocorrer durante o exame ou nas horas seguintes.
Limitações:
- Sensibilidade/especificidade reduzidas (~20% falsos positivos e negativos)
- Limitações:
- Diabetes mellitus → falsos-negativos (hiperglicemia basal pode levar a elevações > 20 mg/dL)
- Gastroparesia → falsos-positivos (retardo na absorção da glicose e atenuação da elevação glicêmica)
- Bypass em Y de Roux → falsos-positivos (trânsito acelerado e menor área absortiva – devido ao desvio do trânsito intestinal há redução do tempo de contato da lactose com a lactase. Respostas glicêmicas imprevisíveis e sintomas de dumping.
- Alta carga de lactose (50 g – aproximadamente 1 L de leite) → sintomas podem ocorrer em indivíduos normais
- Prática clínica:
- Baixo custo
- Disponível no Sistema Único de Saúde (SUS)
- Cobertura obrigatória no rol da Agencia Nacional de Saude Suplementar (ANS)
- Alternativa quando sem acesso ao teste respiratório
Teste genético ou molecular
A genotipagem baseia-se na identificação de polimorfismos de nucleotídeo único, especialmente as variantes LCT-13910C>T e LCT-22018G>A, por meio de amostras de sangue ou swab bucal. É um método útil para confirmar a não persistência da lactase (hipolactasia primária), sobretudo em populações caucasianas, nas quais o genótipo CC se associa à intolerância, enquanto CT e TT estão relacionados à tolerância (CC = intolerância; CT/TT = tolerância), em padrão de herança autossômica recessiva.
- Limitações:
- Não detecta formas secundárias
- Falsos-negativos em não caucasianos – outros polimorfismos diferentes ( ex: variantes africanas e asiáticas)
- Genótipo ≠ fenótipo clínico: ter a variante genética não implica manifestações clínicas
- Prática clínica:
- Não disponível no SUS
- Não possui Diretriz de Utilização (DUT) e cobertura obrigatória pelo Rol da ANS.
- Uso: diferenciação etiológica (hipolactasia primária x secundária)
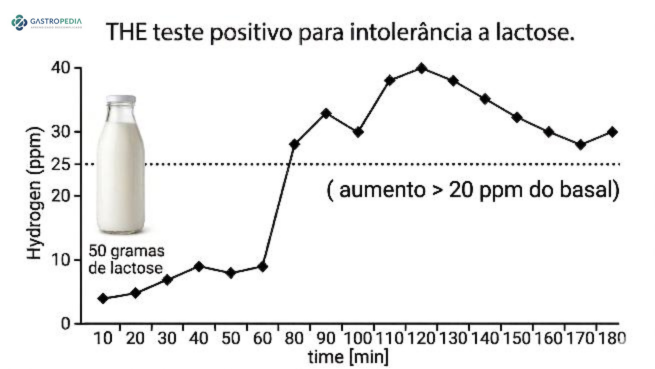
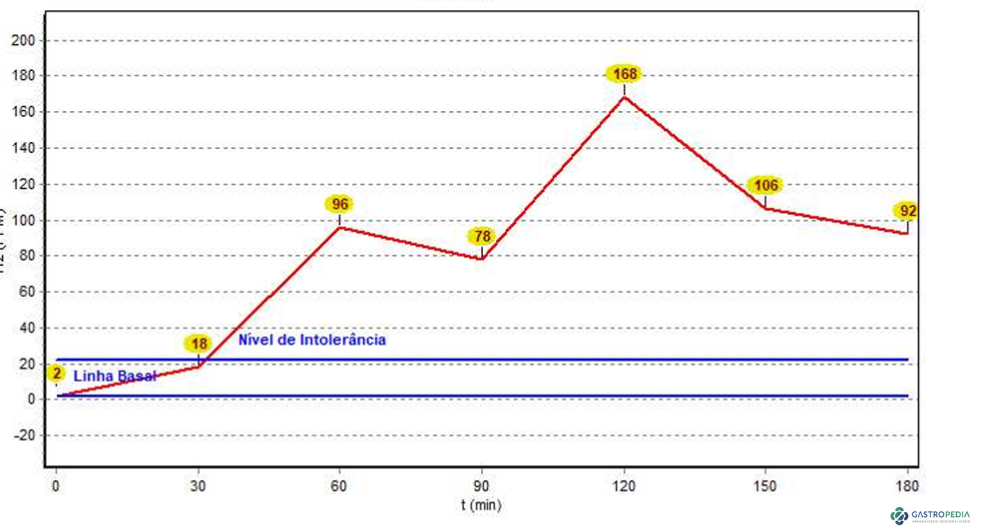
Teste do Hidrogênio expirado (THE) – Respiratório
É considerado o método de escolha por ser não invasivo e apresentar boa sensibilidade e especificidade. O exame consiste na mensuração do hidrogênio no ar expirado antes e após a ingestão de lactose (geralmente 25g) com medidas a cada 30 minutos por 180 minutos. Um aumento ≥ 20 ppm em relação ao basal indica fermentação de lactose não absorvida no cólon. A correlação com sintomas durante o teste é fundamental para o diagnóstico clínico.
Falsos-negativos:
- Trânsito acelerado
- Uso de antibióticos
- Microbiota intestinal produtora de metano
Falsos-positivos:
- Supercrescimento bacteriano do intestino delgado (SIBO)
- Trânsito acelerado / anatomia intestinal alterada
- Preparo inadequado
- Procinéticos / laxantes
- Tabagismo
Pontos-chave:
- Pico precoce (aumento ≥ 20 ppm em < 60-90 minutos) → sugere SIBO ou trânsito rápido
- SIBO pode:
- gerar falso-positivo
- causar hipolactasia secundária
- mimetizar sintomas
Acesso:
- Não disponível no SUS
- Não está no rol da ANS
- Custo mais elevado
- Não disponível em vários locais do Brasil
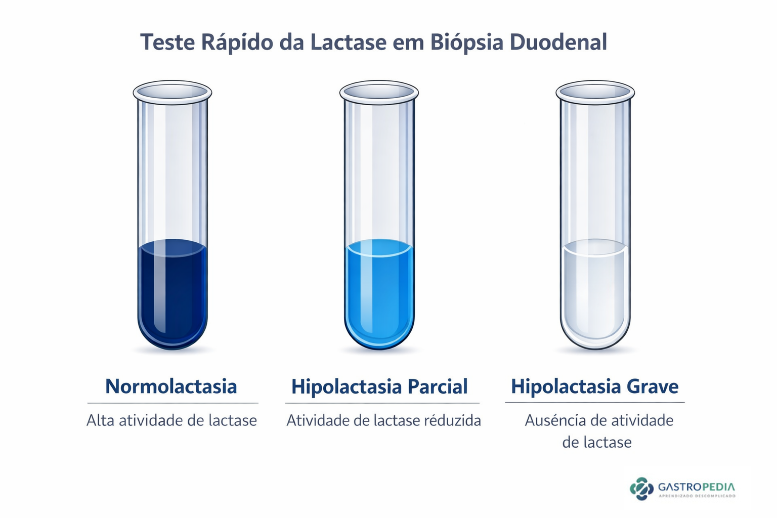
Teste da atividade da lactase em biópsia duodenal – Teste Rápido da Lactase
É realizado com biópsias duodenais pós-bulbares durante a endoscopia digestiva alta, avaliando diretamente a atividade enzimática da lactase. A amostra é incubada com um substrato específico e a reação colorimétrica indica o nível de atividade: azul escuro para normolactasia, azul claro para hipolactasia e ausência de mudança para hipolactasia severa. Avalia causas secundárias através da realização de biópsias durante a endoscopia (anatomopatológico).
- Método colorimétrico:
- Azul escuro → normal
- Azul claro → hipolactasia
- Sem mudança → deficiência severa
Limitações:
- Invasivo
- Alto custo (pela endoscopia associada)
- Não disponível no SUS
- Não está no rol da ANS
- Distribuição irregular da enzima (patchy) na mucosa duodenal
TABELA 1: Resumo dos principais testes diagnósticos para intolerância a lactose
| Método de Diagnóstico | Princípio do Teste | Vantagens Principais | Limitações e Causas de Falsos Resultados | Custo (São Paulo – Abril/2026) | População Alvo Recomendada |
|---|---|---|---|---|---|
| Teste de Hidrogênio Expirado (THE) | Mede H2 no ar expirado após ingestão de lactose (25 g), resultante da fermentação bacteriana no cólon. | • Não invasivo • Padrão ouro | • Falso-positivos: SIBO, trânsito rápido, anatomia alterada • Falso-negativos: não-produtores de H2 , uso de antibióticos. • Exige jejum e restrições prévias. | Entre 550-2600 reais | Adultos e crianças com suspeita de má absorção; Teste de escolha para diagnóstico clínico geral. |
Teste Genético | Identifica variantes de DNA (como 13910C>T) associadas à persistência ou não-persistência da lactase. | •Minimamente invasivo (sangue ou saliva). • Não requer carga de lactose ou jejum prolongado. • Confirma hipolactasia primária. | • Não detecta causas secundárias. • Falso-negativos em populações não europeias • Genótipo ≠ fenótipo clínico | Entre 217-430 reais | Caucasianos; Útil para distinguir entre má absorção primária e secundária. |
Teste Rápido da Lactase | Teste colorimétrico realizado em biópsias duodenais para avaliação da atividade enzimática imediata. | • Resultado rápido em sala de endoscopia • Boa concordância com o THE em resultados positivos. • Avalia causas secundárias | • Invasivo • Falso negativo: distribuição irregular da enzima na mucosa do intestino. • Custo elevado – associado a EDA. | 400 reais – apenas o teste enzimático (sem custo da EDA) | Pacientes submetidos à endoscopia digestiva alta. |
Teste de Tolerância à Lactose | Medida da glicemia em intervalos (30, 60, 120 min) após a ingestão de 50g de lactose; aumento < 20 mg/dl = má absorção. | • Baixo custo • Fácil execução em lugares com poucos recursos. | • Baixa sensibilidade e especificidade • Limitações: Alterações no esvaziamento gástrico e no metabolismo da glicose (DM). • Múltiplas coletas de sangue. | Entre 80 e 390 reais | Sem acesso ao teste respiratório |
Mensagem final
- Diagnóstico deve ser individualizado
- Considerar:
- contexto clínico
- probabilidade pré-teste
- disponibilidade dos exames
- Combinação de avaliação clínica + métodos diagnósticos → maior acurácia e melhor manejo
Artigos relacionados:
Teste de sangue oculto nas fezes
Referências
- Misselwitz B, Butter M, Verbeke K, Fox MR. Update on lactose malabsorption and intolerance: pathogenesis, diagnosis and clinical management. Gut. 2019 Nov;68(11):2080-2091. doi: 10.1136/gutjnl-2019-318404. Epub 2019 Aug 19. PMID: 31427404; PMCID: PMC6839734.
- Micic D, Rao VL, Rubin DT. Clinical Approach to Lactose Intolerance. JAMA. 2019;322(16):1600–1601. doi:10.1001/jama.2019.14740
- Borralho AI, Marcos P. Lactose Intolerance and Malabsorption Revisited: Exploring the Impact and Solutions. GE Port J Gastroenterol. 2025 Apr 21;32(5):350-357. doi: 10.1159/000545923. PMID: 40432984; PMCID: PMC12105853.
- Catanzaro R, Sciuto M, Marotta F. Lactose intolerance: An update on its pathogenesis, diagnosis, and treatment. Nutr Res. 2021 May;89:23-34. doi: 10.1016/j.nutres.2021.02.003. Epub 2021 Mar 21. PMID: 33887513.
Como citar este artigo
Terra MP. Diagnóstico de intolerância à lactose: o que o gastroenterologista precisa saber. Gastropedia 2026, Vol.1. Disponível em: https://gastropedia.pub/pt/gastroenterologia/diagnostico-de-intolerancia-a-lactose-o-que-o-gastroenterologista-precisa-saber/

Residência médica em gastroenterologia clinica e endoscopia digestiva pelo HCFMUSP
Título de especialista FBG e SOBED



