Fechando a trilogia da Pancreatite Crônica (leiam os posts anteriores sobre etiologia e diagnóstico), vamos falar de tratamento.
Os pilares para tratamento da pancreatite crônica são:
1) Analgesia
A dor abdominal (em abdome superior) é o sintoma proeminente da patologia, acomete cerca de 80% dos pacientes, e pode ser debilitante e contribuir para uma qualidade de vida ruim. O padrão de dor pode ser intermitente ou contínua, e não tem correlação clínico-radiológica (isto é, muitas vezes o paciente não têm a glândula muito comprometida na imagem, entretanto pode ter uma clínica de dor exuberante).
A fisiopatologia da dor na pancreatite crônica é complexa, e envolve a obstrução ductal por calcificações (com hipertensão ductal) e a presença de estímulos nociceptivos em nervos peri-pancreáticos, originados de insultos inflamatórios e isquêmicos. Esses estímulos (sendo contínuos ou intermitentes, porém constantes) levam à modificação permanente na medula espinhal e córtex cerebral, promovendo a sensibilização central. Essa sensibilização pode perpetuar o sintoma de dor, mesmo em pacientes que já tenham removido o mecanismo causal (pancreatectomizados totais, por exemplo).
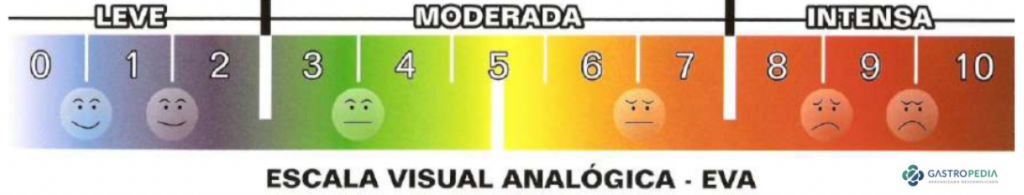
Ao questionar o paciente sobre a dor, é interessante ter disponível a Escala Visual Analógica (EVA), para corretamente graduar a dor (sintoma subjetivo).
O tratamento da dor deve ser multifatorial, visto a diversa fisiopatologia do sintoma. A primeira medida é orientar o paciente a cessar o uso do álcool e tabaco. Ambos são agressores diretos das células pancreáticas, e frequentemente as crises de dor podem ser precipitadas pelo abuso de álcool, nas etiologias alcoólicas.
Não há um tratamento dietético específico para melhorar a dor, embora evitar dietas hipergordurosas parece ter benefício no controle da dor, em estudos observacionais.
Em relação a medicamentos, os guidelines recentes sugerem seguir a escada analgésica proposta pela Organização Mundial da Saúde (OMS), iniciando-se com analgésicos simples e anti-inflamatórios, posteriormente partindo para opioides fracos (como tramadol e codeína), deixando para um terceiro momento a introdução de opioides fortes e de maior duração, sempre com muita cautela (temos que lembrar que muitos desses pacientes têm problemas de dependências de substâncias, aumentando o risco de adição com opioides fortes).
Dada a fisiopatologia, a administração de moduladores de dor (antidepressivos tricíclicos, pregabalina e outros) pode ser feita já no início do tratamento. O agente mais estudado nesse contexto é a pregabalina, que demonstrou ser um potente adjuvante em ensaios clínicos placebo-controlados.
A associação de antioxidantes (metionina, vitamina A, Vitamina E, Vitamina C e Selênio) parece ter benefício para pacientes com pancreatite crônica não alcoólica, embora não seja uma recomendação formal, e mais estudos são necessários.
Para alguns pacientes parece haver benefício de intervenções endoscópicas ou cirúrgicas. Os procedimentos são diversos, como CPREs com colocação de próteses pancreáticas, com ou sem litotripsia extra-corpórea; procedimentos cirúrgicos que pode envolver a derivação do ducto pancreático dilatado (Cirurgia de Puestow), ou a combinação da derivação com a ressecção (Cirurgia de Frey, Beger ou Berne).
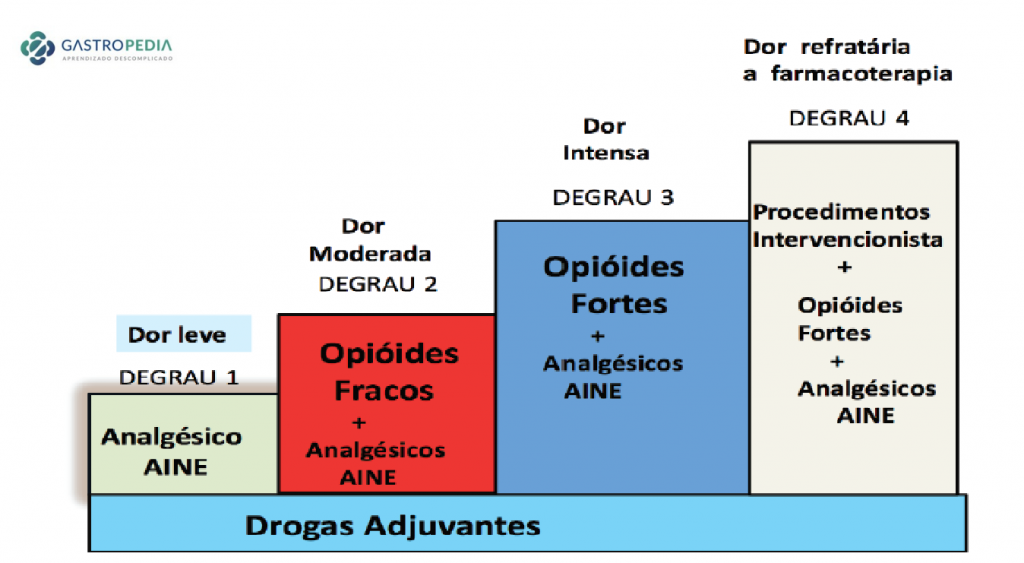
(Escada Analgésica da OMS – adaptada de Yang, J. et al. Journal of Pain Research, 2020)
2) Manejo da Insuficiência Exócrina (IEP)
Não é infrequente que o paciente restrinja a sua alimentação, devido à dor ou a sintomas de insuficiência exócrina (como esteatorreia ou bloating). O tratamento da IEP deve ser iniciado quando paciente apresentar sintomas (como esteatorreia) ou sinais de má-nutrição, que por vezes são subclínicos, como carências de nutrientes e vitaminas lipossolúveis, além do marcador elastase fecal abaixo do valor de referência (< 200 mcg/g fezes)
Nos pacientes com evidência de IEP, a terapia de reposição enzimática está recomendada, na dose inicial de 40.000-50.000 UI de lipase por grande refeição, e a metade da dose nos lanches e refeições menores. A adequação da dieta para uma dieta normolipídica e normo ou hiperproteica, além da redução da quantidade de fibras (que pode diminuir a eficácia das enzimas pancreáticas) é necessária. O auxílio de uma nutricionista capacitada é de suma importância na condução desses pacientes.
Além da dieta e da reposição enzimática, muitos desses pacientes necessitam reposição de oligoelementos, como vitaminas e minerais. Essa reposição deve ser sempre baseada em dosagens séricas, e não há benefício em manter níveis acima dos recomendados usualmente.
3) Manejo da Insuficiência Endócrina
Os pacientes com diabetes pancreatogênico (Diabetes tipo III-c) tem um manejo difícil, visto que a fibrose das ilhotas endócrinas cursam com diminuição na produção de insulina e também do contra-regulador (glucagon). Portanto, são pacientes que tendem a fazer picos altos de glicemia e também tendem a hipoglicemia após início do tratamento.
Os pacientes devem ser avaliados para insuficiência endócrina anualmente, e o manejo preferencialmente deverá ser feito com o auxílio de um endocrinologista.
4) Vigilância para neoplasias
Já falamos anteriormente sobre risco de neoplasia de pâncreas em pacientes com pancreatite crônica neste artigo
https://gastropedia.pub/pt/gastroenterologia/pancreatite-cronica-principais-etiologias-e-risco-associado-de-neoplasia-pancreatica/, portanto é necessária uma vigilância com exames de imagem, embora não haja recomendação específica da periodicidade. As pancreatites hereditárias e genéticas necessitam de avaliação anual com exames de imagem.
Conheça nosso curso Gastroenterologia do Consultório e saiba como lidar com as queixas mais comuns que encontramos no dia a dia
Referências
- Gardner, TB et al. ACG Clinical Guideline: Chronic Pancreatitis. Am J Gastroenterol 2020;115:322–339.
- Singh, VK et al. Diagnosis and Management of Chronic Pancreatitis – A Review. JAMA. 2019;322(24):2422-2434
- Olesen, SS et al. Pregabalin Reduces Pain in Patients With Chronic Pancreatitis in a Randomized, Controlled Trial. Gastroenterology 2011;141:536–543
- Singh, VK & Drewes, AM. Medical Management of Pain in Chronic Pancreatitis. Dig Dis Sci (2017) 62:1721–1728
- Yang, J et al. The Modified WHO Analgesic Ladder: Is It Appropriate for Chronic Non-Cancer Pain? Journal of Pain Research 2020:13 411–417
- Cañamares-Orbís, P et al. Nutritional Support in Pancreatic Diseases. Nutrients 2022, 14, 4570.
Como citar este artigo
Marzinotto M. Pancreatite Crônica – Como tratar? Gastropedia 2024, Vol 2. Disponível em: https://gastropedia.pub/pt/gastroenterologia/pancreatite-cronica-como-tratar/

Medica responsável pelo Grupo de Pâncreas da Disciplina de Gastroenterologia Clínica do HCFMUSP



