O câncer gástrico (CG) é o quinto câncer mais comum no mundo. Estima-se que mais de um milhão de novos casos de CG ocorram anualmente.
O câncer do remanescente gástrico, ou do coto gástrico, foi definido como um tumor que se desenvolve no remanescente gástrico mais de 5 anos após gastrectomia prévia.
Sua incidência relatada na literatura varia entre 2 a 6% de todos os pacientes com CG. Pode ocorrer no estômago remanescente seja após ressecção prévia por lesão benigna ou maligna. No entanto, esses tumores parecem ter comportamentos e etiologias diferentes. Devido à sua raridade e diversidade, as características do câncer do remanescente gástrico, os fatores de prognóstico e sobrevida, permanecem incertos.
Contexto
A ressecção gástrica para doença benigna foi comumente realizada até o final da década de 1980 e criou uma grande coorte de pacientes com remanescente gástrico com risco de desenvolvimento de tumores. A introdução de antagonistas dos receptores H2 e inibidores da bomba de prótons na década de 1980 reduziu drasticamente o número de ressecções gástricas devido à doença péptica. No entanto, como o período de desenvolvimento da doença é longo, a ocorrência de tumores do remanescente ainda faz parte da realidade atual devido ao uso passado de ressecção gástrica para tratamento de úlcera péptica. Por outro lado, a melhora nos resultados do tratamento do CG aumentou a sobrevida dos pacientes submetidos à ressecção gástrica, aumentando também a população suscetível ao desenvolvimento de nova neoplasia no remanescente gástrico. Portanto, mudança nesta proporção de benigna/maligna relacionada às indicações anteriores de ressecção gástrica é esperada no futuro.
A vigilância endoscópica a longo prazo é recomendada para detecção precoce de lesões em pacientes submetidos a gastrectomia distal prévia. Mesmo com essas recomendações, há um senso comum de que tumores do remanescente geralmente se apresentam em estágio clínico mais avançado e com pior prognóstico. O maior período de efeito carcinogênico após a ressecção, bem como a percepção dos pacientes de que eram portadores de doença benigna, torna-os menos propensos a continuar acompanhando o remanescente gástrico para detecção precoce.
Carcinogênese
A carcinogênese do CG é um processo de várias etapas que envolve a interação de vários fatores genéticos, epigenéticos e ambientais. Os fatores de risco comumente associados ao desenvolvimento do CG incluem infecção crônica por H. pylori, baixa ingestão de frutas e vegetais, alta ingestão de sal, tabagismo e consumo de álcool.
- Após ressecção gástrica prévia por doença maligna, esse efeito carcinogênico cumulativo na mucosa gástrica é mantido. Por esta razão, pacientes com gastrectomia prévia por câncer desenvolvem tumores no remanescente em um período significativamente mais curto do que pacientes com lesões benignas prévias.
- Após ressecção gástrica por doença benigna, mudanças ambientais começam a induzir danos crônicos em uma mucosa gástrica normal anterior do remanescente, iniciando uma via carcinogênica de novo com um período mais longo para o desenvolvimento do tumor no remanescente. O tempo relatado necessário para transformar essa mucosa inflamada remanescente em um epitélio neoplásico é superior a 20 anos.
Outro fator que contribui para a carcinogênese remanescente é a vagotomia realizada no procedimento anterior, que causa denervação da mucosa gástrica levando a hipocloridria. Por outro lado, a frequência de infecção por H. pylori diminui na mucosa remanescente, levando a um efeito protetor.
Se essas alterações realmente levam a uma maior incidência de CG na mucosa remanescente, ou apenas refletem o risco normal de CG na população em geral, ainda está em discussão. Essa discrepância nos relatórios pode resultar da diferença nas taxas de incidência de CG na população geral de diferentes países. Regiões com baixa incidência de CG tendem a ter uma proporção maior de tumores de remanescentes em comparação com regiões com alta incidência de CG.
Tipo de reconstrução e risco de carcinogênese
A relação entre tipo de reconstrução e risco de RGC permanece incerta.
- A reconstrução Billroth I (BI) mantém o fluxo do alimento ingerido do estômago remanescente para o duodeno, mas devido à ressecção no piloro o refluxo biliar duodeno-gástrico é aumentado.
- A reconstrução Billroth II (BII) permite o influxo da bile do ramo jejunal aferente para o estômago remanescente. Esse fluxo constante torna a gastrite alcalina mais comum e grave após a BII. Isso leva à inflamação e regeneração da mucosa, que pode estar associada a um maior risco de tumores no remanescente. Apesar de alguns relatos na literatura, essa associação ainda não é um consenso.
- Por outro lado, a reconstrução em Y de Roux evita o refluxo biliar para o estômago remanescente, mas raramente é realizada para ressecções benignas.
Acesse a videoteca cirúrgica go Gastropedia para ver os tipos de reconstrução
Características e estadiamento
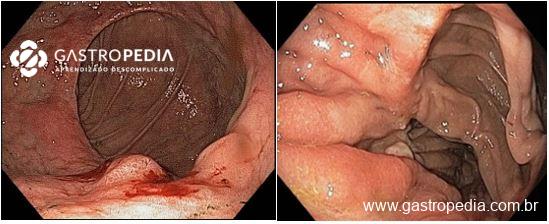
Na maioria dos casos o tumor do remanescente localiza-se na anastomose prévia (Figura 1). Os pacientes costumam ter idade mais avançada o que reflete o longo período de gastrite inflamatória necessária para induzir a carcinogênese na mucosa gástrica. Embora o sistema TNM seja aplicado a todos os tumores gástricos, o sistema de estadiamento para tumores no remanescente não foi estabelecido. Para um estadiamento patológico final adequado, recomenda-se a recuperação de pelo menos 15 linfonodos para evitar a migração do estágio por subestimação.
Tratamento cirúrgico
A gastrectomia total completa com linfadenectomia radical é a pedra angular do tratamento dos tumores do remanescente. A adesão a órgãos adjacentes e o deslocamento de estruturas anatômicas são dificuldades comuns durante o procedimento, tornando-o mais longo e mais propenso a combinar reparo ou ressecção de outros órgãos. Normalmente, o procedimento cirúrgico é realizado por abordagem aberta convencional, mas recentemente as abordagens laparoscópicas e robóticas minimamente invasivas estão aumentando (acesse videoteca cirúrgica gastropedia).
Tem sido sugerido que as características da metástase linfonodal nos tumores do remanescente são diferentes devido à interrupção da via linfática no primeiro procedimento. O tipo de reconstrução e a indicação prévia da primeira gastrectomia não parecem influenciar na incidência de metástase linfonodal, mas sim na sua localização. Isso pode levar a um maior envolvimento da artéria esplênica, hilo esplênico, mediastino inferior e mesentério jejunal. No entanto, a extensão padrão da linfadenectomia ainda não está definida. Semelhante ao CG, a linfadenectomia do hilo esplênico é indicada apenas se o tumor invadir a curvatura maior.
A presença de metástase linfonodal no mesentério jejunal tem um prognóstico ruim. Sabe-se que a linfadenectomia estendida na área pode afetar gravemente a qualidade de vida pós-operatória. Portanto, a extensão da linfadenectomia no mesentério deve ser determinada com base na extensão do envolvimento linfonodal, considerando um equilíbrio entre risco e benefício.
Referências
- Ramos MFKP, Pereira MA, Dias AR, Dantas ACB, Szor DJ, Ribeiro U Jr, Zilberstein B, Cecconello I. Remnant gastric cancer: An ordinary primary adenocarcinoma or a tumor with its own pattern? World J Gastrointest Surg. 2021 Apr 27;13(4):366-378. doi: 10.4240/wjgs.v13.i4.366.
- Ramos MFKP, Pereira MCM, Oliveira YS, Pereira MA, Barchi LC, Dias AR, Zilberstein B, Ribeiro Junior U, Cecconello I. Surgical results of remnant gastric cancer treatment. Rev Col Bras Cir. 2020 Nov 30;47:e20202703. doi: 10.1590/0100-6991e-20202703.
Como citar este artigo
Ramos MFKP, Tumores do remanescente gástrico. Gastropedia 2023 Vol 1. Disponível em: https://gastropedia.pub/pt/cirurgia/tumores-do-remanescente-gastrico/
Cirurgião do Aparelho Digestivo
Professor Livre-Docente da Faculdade de Medicina da USP