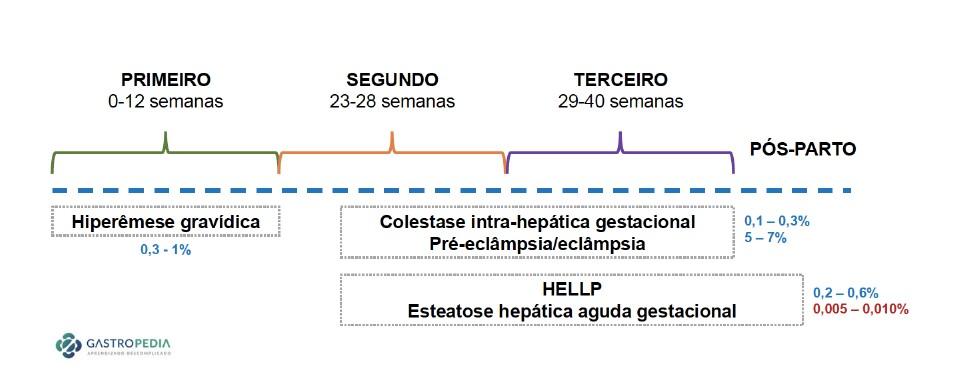
As doenças hepáticas na gestação compreendem tanto doenças hepáticas específicas gestacionais e desordens hepáticas agudas ou crônicas que ocorrem de forma coincidente com a gestação.
As doenças hepáticas específicas gestacionais afetam 3% das gestantes e incluem:
- Pré-eclâmpsia e síndrome HELLP (hemólise, elevação de enzimas hepáticas e plaquetopenia);
- Hiperêmese gravídica (HG);
- Colestase intra-hepática da gravidez (CIHG);
- Esteatose hepática aguda da gravidez (EHAG).
Estas desordens requerem imediata investigação e manejo com o objetivo de reduzir morbimortalidade materna e fetal, de forma que a identificação do tempo gestacional (semanas/trimestre) é fundamental para guiar o raciocínio clínico.
Na história clínica, sempre questionar sobre gestações prévias, comportamentos de alto risco, medicações, suplementos e ervas/chás.
Na avaliação das doenças hepáticas na gestação, é necessário estar atento às mudanças fisiológicas e hormonais da gravidez:
- Circulação hiperdinâmica, com aumento do débito cardíaco e do volume plasmático circulante;
- Redução da resistência vascular periférica;
- Hiperestrogenismo, podendo manifestar eritema palmar e nevos/aranhas vasculares;
- Laboratorialmente:
- AST, ALT, GGT, Bilirrubinas, Protrombina/INR ⮕inalterados
- Hemoglobina, Albumina ⮕reduzidas
- Fosfatase alcalina, Alfafetoproteína ⮕aumentadas
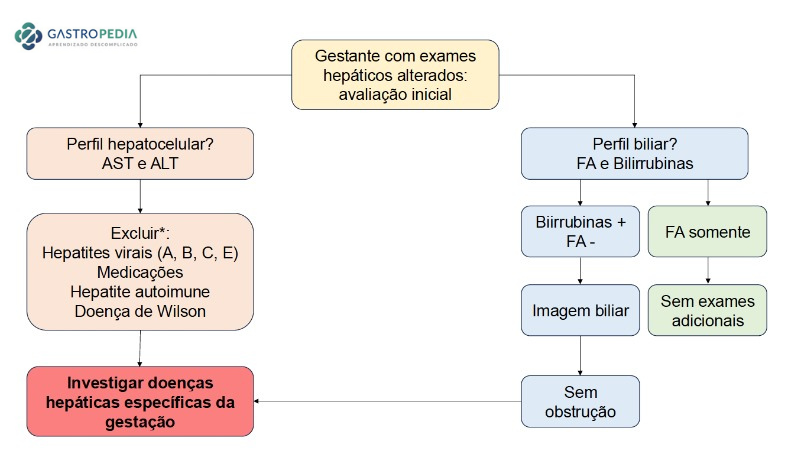
*Testes incluem hepatites virais (anti-VHA IgM, anti-HCV, HbsAg, anti-HBc, anti-HEV IgM, Epstein-Barr vírus, citomegalovírus e herpes vírus), FAN, anti-músculo liso, IgG, ceruloplasmina; screening de álcool e drogas, incluindo paracetamol; anticorpos para doença celíaca; ultrassonografia de abdome com doppler colorido hepático
Figura 2. Fluxograma de investigação inicial de alteração de exames hepáticos na gestação.
Hiperêmese gravídica
- Incomum (0,3-2% das gestações)
- Náuseas e vômitos com perda de 5% ou mais do peso pré-gestacional, desidratação e cetose
- 1º trimestre e tipicamente resolve até a 20ª semana
- Fatores de risco: gestação molar, múltiplas gestações, doença trofoblástica, HG prévia e anormalidades fetais (trissomia 21, triploidia e hidropsia fetal)
- Laboratorialmente:
- Elevação discreta de AST e ALT, porém raramente até 20x limite superior da normalidade (LSN) – 50 a 60% das gestantes hospitalizadas
- Riscos ao feto (baixo peso ao nascer, pequeno para a idade gestacional, pré-termo, menor Apgar), porem, prognóstico favorável
- Prognóstico materno:
- Manejo
- Suporte ambulatorial ou sob regime de internação para sintomáticos (antieméticos), reidratação e correção de distúrbios hidroeletrolíticos
- Raramente pode-se necessitar de terapia nutricional enteral ou parenteral
Colestase intra-hepática gestacional
- 0,3-5,6% das gestações ⮕doença hepática gestacional mais frequente
- Prurido com predomínio na região palmar/plantar, elevação de transaminases e ácidos biliares; icterícia (25%).
- Fatores de risco: idade materna avançada, história de colestase 2ª à anticoncepcionais orais, e história pessoa ou familiar de CIHG
- Laboratorialmente:
- Elevação de AST e ALT
- Diagnóstico de CIHG ⮕ nível de ácidos biliares ≥10µmol/L (valor de referência, normal <10 em jejum)
- Ácido biliares maternos podem atravessar a placenta ⮕ acúmulo no feto e líquido amniótico ⮕ maior risco de morte intrauterina, parto prematuro, mecônio e síndrome do desconforto respiratório neonatal
- Prognóstico materno: excelente
- Manejo:
- Terapia de 1ª linha: ácido ursodesoxicólico 10-15mg/kg do peso materno, visando melhora dos sintomas maternos e laboratoriais
- Parto até 37 semana é recomendado
Doenças hipertensivas da gestação: pré-eclâmpsia, eclampsia, HELLP
- Pré-eclâmpsia/eclampsia (8%) ⮕ até 20% desenvolvem síndrome HELLP
- Dor de cabeça, visão embaçada, dor abdominal, náuseas/vômitos e/ou edema
- Critérios de Pré-eclâmpsia: hipertensão de início recente (≥140x90mmHg) e proteinúria (≥300mg/24h ou ≥1+ proteína) após 20 semanas de gestação
- Pode cursar com envolvimento de múltiplos órgãos maternos:
- Circulação: hipertensão, remodelamento cardíaco
- Renal: proteinúria e injúria renal aguda
- Sistema Nervoso central: dor de cabeça, hiperreflexia, distúrbios visuais, eclampsia
- Fígado: dor no quadro superior direito, HELLP, hematoma subcapsular, infarto hepático ou ruptura
- Hematológico: HELLP
- Eclâmpsia: envolvimento neurológico com convulsões ⮕ sulfato de magnésio (prevenção)
- HELLP: anemia hemolítica, aumento de enzimas hepáticas e plaquetopenia
- Hipoperfusão placentária ⮕ liberação de citocinas, ativação da cascata de coagulação ⮕ microangiopatia, disfunção e dano endotelial
- Microangiopatia hemolítica ⮕ anemia normocítica, elevação de LDH e bilirrubina, redução de haptoglobina
- Agregação e aglutinação plaquetária ⮕ redução de plaquetas
- Microtrombos na circulação hepática ⮕ dano hepatocitário ⮕ elevação de enzimas hepáticas
- Prognóstico materno: mortalidade 1-3%; insuficiência hepática 4,5%
- Manejo:
- Corticoide ⮕ gestação <34 semanas (maturação pulmonar)
- Sulfato de magnésio
- Controle pressórico
- Parto = tratamento curativo ⮕ antecipar para 36-37 semanas, individualizar
Esteatose hepática aguda da gravidez
- Raro ⮕ 25% podem ocorrer no pós-parto
- Desde sintomas inespecíficos (náuseas, vômitos e dor abdominal) até insuficiência hepática aguda (coagulopatia, encefalopatia, ascite)
- Quadro pode se sobrepor em variáveis clínicas e bioquímicos com pré-eclâmpsia e HELLP
- Fatores de risco: gravidez múltipla e baixo índice de massa corporal
- Etiologia não é clara, porém, há influência de anormalidades na oxidação de ácidos graxos, em especial, da deficiência de ácidos graxos de cadeia longa (long-chain fatty acid deficiency – LCHAD)
- Feto homozigoto e mãe heterozigota para LCHAD ⮕ redução materna da capacidade de oxidar ácidos graxos
⮕ aumento da lipólise, em especial, no 3º trimestre, além de redução da beta-oxidação de ácidos graxos de cadeia longa ⮕ acúmulo dos metabólitos hepatotóxicos 3-hidroxiacil-coenzima A de cadeia longa desidrogenase produzidos pelo feto ou placenta na circulação materna e fígado (esteatose microvesicular)
- Feto homozigoto e mãe heterozigota para LCHAD ⮕ redução materna da capacidade de oxidar ácidos graxos
- Laboratorialmente:
- Elevação de AST e ALT
- Aumento de bilirrubinas
- Injúria renal
- Diagnóstico ⮕ Critérios de Swansea (Tabela 1)
- Manejo:
- Parto imediato
- Correspondência de risco de mortalidade fetal com MELD-score ⮕ MELD >30 = maior taxa de complicações
- Avaliar necessidade de transplante hepático (raro)
- Aconselhamento genético para recém-nascido (RN) – screening LCHAD
Critérios de Swansea para esteatose hepática aguda gestacional
| Diagnóstico: presença de 6 ou mais critérios na ausência de outros causas |
| Vômitos |
| Dor abdominal |
| Polidipsia/poliúria |
| Encefalopatia |
| Aumento de bilirrubinas >0,8mg/dL |
| Hipoglicemia <72mg/dL |
| Aumento de ácido úrico >5,7mg/dL |
| Leucocitose >11.000 células/uL |
| Aumento de transaminases (AST ou ALT) >42UI/L |
| Aumento da amônia >47µmol/L |
| Injúria renal; creatinina >1,7mg/dL |
| Coagulopatia; tempo de protrombina >14 segundos |
| Ascite ou fígado ecogênico na ultrassonografia |
| Esteatose microvesicular na biópsia hepática |
Informações-chave sobre as Doenças hepáticas gestacionais
| Doença | Trimestre (semanas) | Quadro clínico possível | Avaliação Inicial | Manejo |
|---|---|---|---|---|
| HG | 1º (0-12) | – Náuseas e vômitos persistentes – Perda de peso >5% do peso pré-gestacional – Elevação ALT 2-5xLSN | – Avaliação de elevação de ALT (Figura 2) – Afastar risco de obstrução intestinal – EDA em casos selecionados | – Hidratação – Correção DHE – Antieméticos – Dieta enteral/parenteral em casos selecionados |
| CIHG | 2º ou 3º (13-28/29-40) | – Prurido generalizado (pode predominar em região palmar e plantar) – Icterícia (raro) – Elevação de ALT 1,5-8xLSN – GGT normal – Elevação de ácidos biliares | – Avaliação de elevação de ALT (Figura 2) – Excluir doenças biliares | – Monitorar ácidos biliares ° ≥ 10µmol/L = CIHG ° ≥ 40µmol/L = maior risco fetal – Considerar AUDC 10-15mg/kg – Manejo do prurido – Considerar antecipação do parto (até 37 semanas) ⮕ risco de óbito fetal (1-2%) |
| EHAG | 3º ou pós-parto (dias) | – Sintomas inespecíficos (náuseas, vômitos, anorexia) – Podem ocorrer sinais e sintomas de IAH (ascite, encefalopatia, coagulopatia) – Elevação de ALT 3-15xLSN – Elevação de bilirrubinas 4-15xLSN – Podem ocorrer: ° Injúria renal ° Hipoglicemia ° Hiperuricemia | – Avaliação de elevação de ALT (Figura 2) – Se sinais de insuficiência hepática aguda, considerar: ° Hepatites virais, incluindo herpes ° Drug-induced liver injury ° Hepatite autoimune ° Doença de Wilson ° Vascular/isquemia – Critérios de Swansea (Tabela 1) | – Parto imediato – Materno: – Monitorar e tratar complicações hepáticas: encefalopatia, ascite, injúria renal – Considerar transferência para serviço/transplante de fígado – Vigiar quadro clínico/piora no pós-parto – RN: – Monitorização para manifestações de deficiência de 3-hidroxiacil-coenzima A de cadeia longa desidrogenase (hipoglicemia e esteatose hepática) |
Pré-eclâmpsia/ HELLP | >20 semanas/ >22 semanas | – Dor de cabeça, alteração visual – Dor abdominal – Hipertensão – Elevação de ALT 2-30xLSN – Elevação de bilirrubinas 1,5-10xLSN – Podem ocorrer: ° Proteinúria ° Plaquetopenia ° Injúria renal ° Aumento LDH | – Avaliação de elevação de ALT (Figura 2), plaquetas baixas – Exclusão de doenças hepáticas crônicas e outras causas de insuficiência hepática – Imagem abdominal para avaliar a vascularização e sinais de hipertensão portal | – Monitorar complicações (infarto ou hematoma hepático) – Após 36 semanas, considerar antecipação do parto – HELLP: ° Considerar parto após 34 semanas ° Transfusão de plaquetas para 40-50.000 células antes do parto ° Considerar transplante hepático em casos graves |
AUDC, ácido ursodesoxicólico; DHE, distúrbio hidroeletrolítico; EDA, endoscopia digestiva alta; HG, hiperêmese gravídica; CIHG, colestase intra-hepática gestacional; EHAG, esteatose hepática aguda gestacional; HELLP,
Hemolysis Elevated Liver enzymes and Low platelet count syndrome; IAH, insuficiência hepática aguda; LSN, limite superior da normalidade
Tabela 2. Informações-chave sobre as Doenças hepáticas gestacionais
Referências
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines on the management of liver diseases in pregnancy. J Hepatol. 2023 Sep;79(3):768-828. doi: 10.1016/j.jhep.2023.03.006. Epub 2023 Jun 30. PMID: 37394016
- Sarkar M, Brady CW, Fleckenstein J, Forde KA, Khungar V, Molleston JP, Afshar Y, Terrault NA. Reproductive Health and Liver Disease: Practice Guidance by the American Association for the Study of Liver Diseases. Hepatology. 2021 Jan;73(1):318-365. doi: 10.1002/hep.31559. Epub 2021 Jan 3. PMID: 32946672
- Terrault NA, Williamson C. Pregnancy-Associated Liver Diseases. Gastroenterology. 2022 Jul;163(1):97-117.e1. doi: 10.1053/j.gastro.2022.01.060. Epub 2022 Mar 8. PMID: 35276220
- Tran, Tram T MD, FACG, FAASLD1; Ahn, Joseph MD, MS, FACG2; Reau, Nancy S MD, FAASLD, FAGA3. ACG Clinical Guideline: Liver Disease and Pregnancy. American Journal of Gastroenterology 111(2):p 176-194, February 2016.| DOI: 10.1038/ajg.2015.430
- https://www.aasld.org/liver-fellow-network/core-series/clinical-pearls/pregnancy-pruritus-and-pain-oh-my-case-based
- https://www.aasld.org/liver-fellow-network/core-series/clinical-pearls/it-takes-two-liver-diseases-pregnancy
Como citar este artigo
Oti KST, Doenças Hepáticas Específicas da Gestação Gastropedia 2025, Vol. 1. Disponível em: https://gastropedia.pub/pt/gastroenterologia/doencas-hepaticas-especificas-da-gestacao/
Gastroenterologia Clínica pelo Hospital das Clínicas da FMRP-USP. Hepatologia pelo Hospital das Clínicas da USP HCFMUSP. Doutorado em Ciências em Gastroenterologia HCFMUSP. Aperfeiçoamento de Elastografia Hepática Transitória HCFMUSP. Médica colaboradora do Ambulatório de NASH HCFMUSP. Membro FBG e SBH