O que são hemorroidas?
Hemorroidas são estruturas normais constituídas por tecido conjuntivo vascularizado e que colaboram com a continência anal em repouso. Entretanto, uma parcela considerável da população pode desenvolver doença hemorroidária ao longo da vida, devido enfraquecimento e perda de sustentação dos ligamentos e músculos que mantém o tecido hemorroidário fixo ao canal anal.
Isto decorre especialmente do envelhecimento e do trauma repetido (especialmente por esforço evacuatório crônico e excessivo), resultando em congestão vascular (com sangramento às evacuações) e dilatação dos coxins hemorroidários (com prolapso e exteriorização de mucosa). A estase sanguínea também pode ocasionar trombose desses coxins, gerando ingurgitamento súbito e dor. Plicomas (pele excedente junto à borda anal) podem surgir como resultado de tromboses hemorroidárias consecutivas.
Fatores de risco e prevalência
Os principais fatores de risco incluem constipação crônica, esforço evacuatório repetido, tempo prolongado no vaso sanitário, dieta pobre em fibras, envelhecimento, gravidez, obesidade, sedentarismo, história familiar positiva e hipertensão portal.
Apesar de incerta, a prevalência da doença hemorroidária é estimada como elevada, resultando em mais de 2,5 milhão de atendimentos ambulatoriais por ano nos Estados Unidos.
Como analisar e descrever o exame físico?
Anatomicamente, as hemorroidas podem ser classificadas como externas ou internas, conforme sua localização. A coexistência de ambos os componentes (doença hemorroidária mista) é frequente.
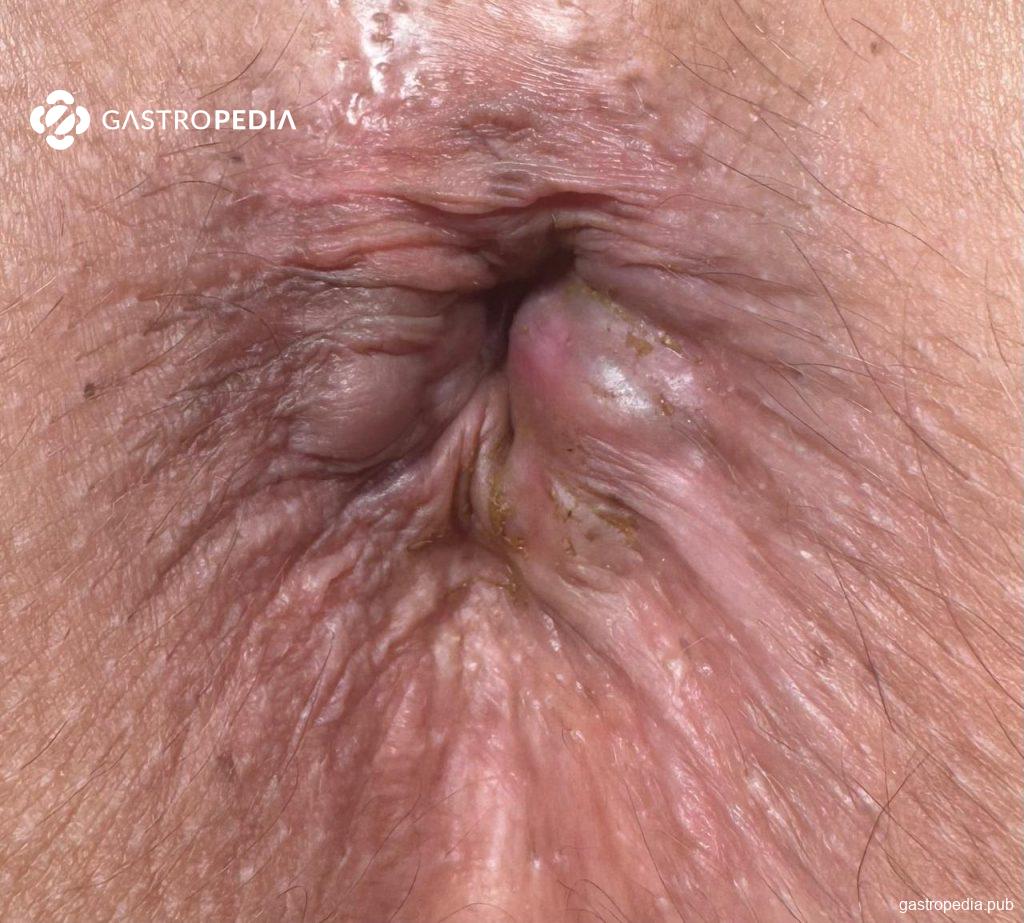
Hemorroidas externas (Figura 1) localizam-se distalmente à linha pectínea, são revestidas por epitélio escamoso modificado (anoderma) e possuem inervação sensitiva somática (o que justifica dor mais pronunciada quando ocorre trombose aguda).
Figura 1: Hemorroidas externas
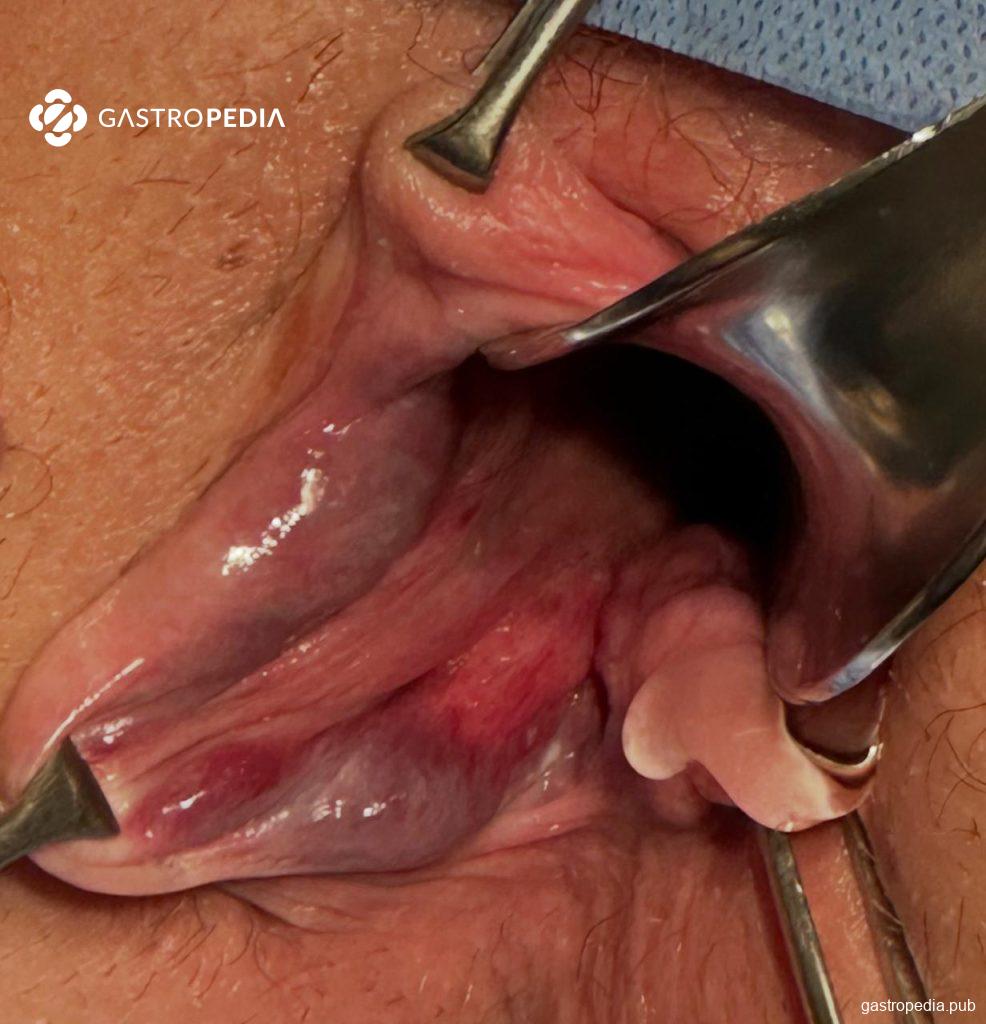
Hemorroidas internas (Figura 2) são proximais à linha pectínea, sendo revestidas pela mucosa colunar do reto (tendo aspecto brilhante e úmido à avaliação). Sua inervação sensitiva é visceral, sendo menos sensíveis à dor e irritação.
Figura 2: Hemorroidas internas (apresentadas com auxílio de pinça Allis)
Conforme o grau de prolapso, podem ser classificadas de I a IV:
- Grau I: Visualizadas apenas na anuscopia, pois geram protuberância na luz do reto, mas não prolapsam para além da linha pectínea.
- Grau II: Prolapsam para fora do canal anal ao esforço evacuatório, mas reduzem espontaneamente.
- Grau III: Prolapsam durante o esforço evacuatório e requerem redução manual.
- Grau IV: Irredutíveis.
Considerando a grande diversidade de assuntos correlatos ao tema, o presente artigo discutirá o manejo em cenários de urgência e emergência.
Trombose hemorroidária aguda: quando suspeitar e o que fazer?
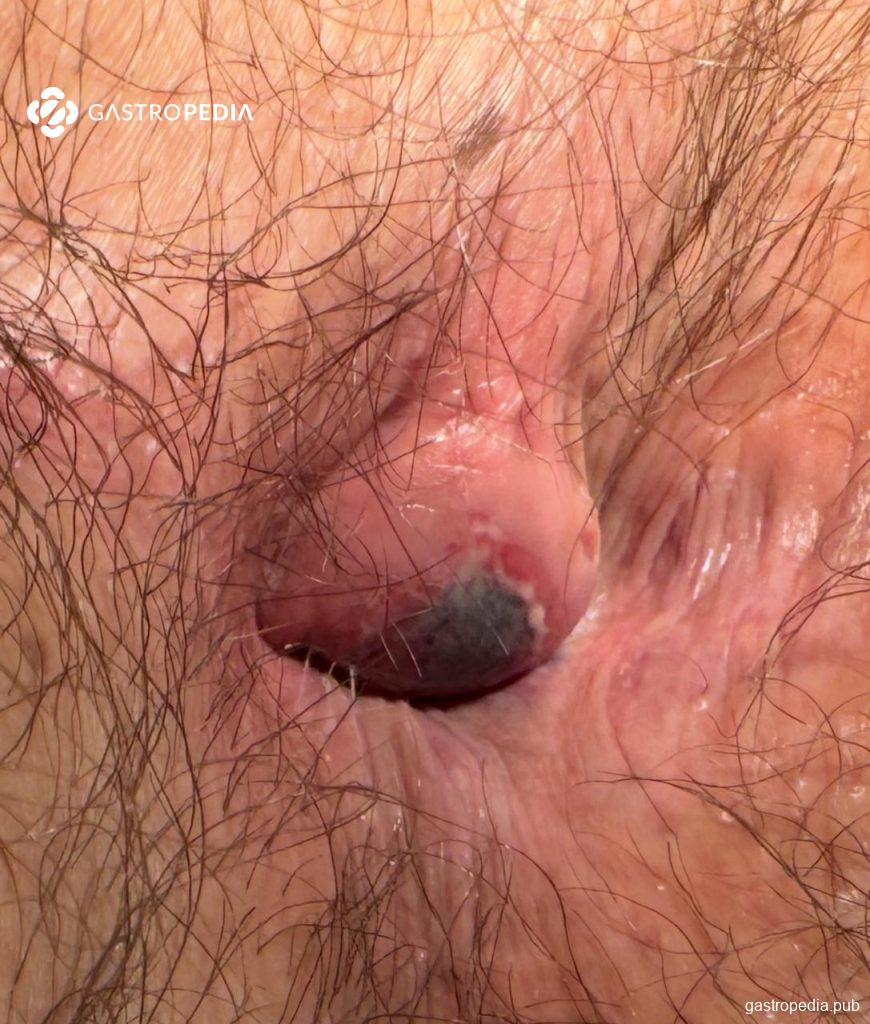
Uma das principais queixas que leva pacientes ao pronto-atendimento é a trombose hemorroidária (Figura 3). O quadro se caracteriza por início súbito de dor moderada a intensa, acompanhada de nódulo firme azul-arroxeado em borda anal, podendo haver edema e ocasionalmente sangramento agudo se houver erosão do anoderma e drenagem espontânea do trombo.
Figura 3: Trombose hemorroidária aguda (complicada com necrose de anoderma)
Neste cenário, ainda não é hierarquicamente bem estabelecida a relação entre tratamento conservador e cirurgia. Embora a maioria dos pacientes não operados apresente eventual resolução de sintomas, a hemorroidectomia pode resolvê-los mais rapidamente, com diminuição de recorrência e intervalos de remissão mais longos em pacientes selecionados, sobretudo quando há:
- Dor intensa
- Instalação recente de sintomas (até 48h)
- Trombo bem-organizado (maior parte do ingurgitamento creditável ao trombo e não ao edema tecidual)
- Sofrimento (necrose) do anoderma (Figura 3)
Nos demais pacientes, priorizamos medidas de suporte, visto que a probabilidade de resolução do quadro agudo é bastante favorável.
A utilização de analgésicos simples e anti-inflamatórios não esteroidais por breve período é bastante eficaz para o controle da dor. Habitualmente evitamos o uso de opiáceos por potencializarem constipação e aumento do esforço evacuatório.
A recomendação de dieta rica em fibras, por vezes associada à prescrição de suplementos / módulos de fibras (como psílio, metilcelulose ou mesmo formulações industrializadas) colabora para o tratamento por gerar fezes de consistência maleável (e de menor esforço para a evacuação). Deve-se reforçar sobre a importância de hidratação adequada e considerar o uso de laxativos como medida de resgate em pacientes cuja constipação seja mais pronunciada.
Medicamentos tópicos se tornaram populares e muitas vezes são comprados pelos pacientes antes de passarem por avaliação médica. Seu uso colabora para redução da dor e prurido associados à trombose hemorroidária, especialmente as formulações que associam anestésicos locais (como lidocaína) a corticoides (hidrocortisona ou fluocortolona) ou bismuto.
Este uso, no entanto, deve ser limitado a poucos dias (no máximo sete), visto que a aplicação prolongada de corticosteroides pode induzir atrofia do anoderma (facilitando a ocorrência de fissuras) e dermatite de contato. Apesar de não existirem formulações industrializadas no Brasil, o uso tópico de agentes miorrelaxantes (como a nifedipina a 0,5% ou diltiazem a 3%) demonstra bons resultados no controle da dor.
A utilização de flebotônicos (como a diosmina-hesperidina) pode reduzir o prurido, mas não aparenta ter impacto na dor. Por outro lado, a realização de banhos de assento pode aliviar o prurido e a dor local (ao reduzir o espasmo esfincteriano), sendo medida acessível e de baixo custo para os pacientes.
Sangramento hemorroidário: devo me preocupar?
Habitualmente, esta é a primeira queixa alertada por pacientes portadores de hemorroidas internas sintomáticas, e geralmente motivam busca aos serviços de urgência e emergência quando ocorrem pela primeira vez. O sangramento é vermelho-vivo, rutilante, geralmente limitado ao ato evacuatório e percebido ao fundo do vaso sanitário ou quando o paciente realiza higiene íntima. É frequente o paciente descrever “gotejamento” imediatamente após evacuar.
Habitualmente este sangramento não causa repercussões hemodinâmicas, por ser de pequena monta. Entretanto, pacientes podem exibir sangramentos mais intensos e demandarem internação de urgência para tratamento cirúrgico. Atenção maior deve ser dada a:
- Pacientes portadores de hipertensão portal / varizes retais
- Pacientes em uso de anticoagulação plena e com sangramento que persiste após o término das evacuações
A queixa de sangramento deve motivar a realização de toque retal e anuscopia em cenários de urgência, devendo a colonoscopia ser considerada em:
- Pacientes com idade ≥ 40 anos
- Anemia
- Sangramento em quantidade ou característica atípica para hemorroidas
- Alteração concomitante do hábito intestinal sem causa justificável
- Histórico pessoal de pólipos colorretais
- Histórico familiar de doença intestinal inflamatória ou câncer colorretal em parentes de primeiro grau
- Dúvida diagnóstica
Nos cenários de urgência, a aplicação do Escore de Oakland é útil para definir entre internação para manejo emergencial e alta hospitalar para investigação ambulatorial, sendo escores inferiores a 8 associados à elevada probabilidade de alta hospitalar segura.
A orientação dietética e comportamental (evitar longos períodos sentado ao vaso sanitário) costumam ser suficientes à maior parte dos pacientes, podendo os suplementos de fibras e flebotônicos serem indicados como maneiras de potencializar a eficácia do tratamento. Pacientes devem ser encorajados a buscar seguimento proctológico após o atendimento de urgência.
Estrangulamento hemorroidário
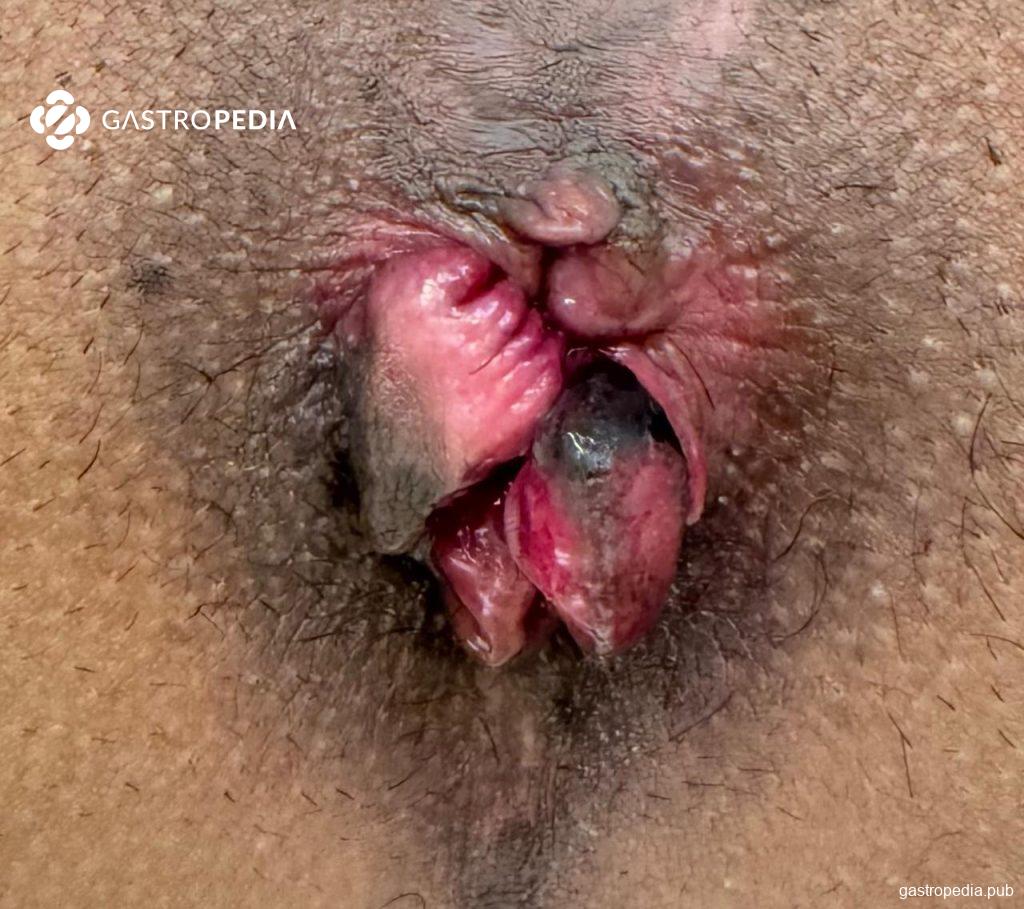
O estrangulamento (Figura 4) é uma condição excepcional quando hemorroidas internas prolapsam para além da linha pectínea e sofrem encarceramento com interrupção do retorno venoso, evoluindo com isquemia e, potencialmente, necrose tecidual. Tipicamente, os pacientes apresentam-se com dor anal intensa e contínua associada a prolapso irredutível de tecido congesto e, em casos avançados, com sinais de necrose (coloração escura, ulceração) e febre. Pode haver sangramento associado.
Figura 4: Estrangulamento hemorroidário
A internação, nestes cenários, é praticamente regra. Recomenda-se, inicialmente, a estabilização clínica com analgesia, hidratação e antibioticoterapia profilática em casos de necrose ou sinais sistêmicos. O tratamento conservador pode ser considerado em casos sem necrose, com repouso, banhos de assento, analgésicos e cuidados locais, mas a maioria dos casos graves evolui com indicação cirúrgica, pelo risco de evolução para sepse perineal.
Referências
- Hawkins AT, Davis BR, Bhama AR, Fang SH, Dawes AJ, Feingold DL, Lightner AL, Paquette IM; Clinical Practice Guidelines Committee of the American Society of Colon and Rectal Surgeons. The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids. Dis Colon Rectum. 2024 May 1;67(5):614-623.
- Haas PA, Fox TA Jr, Haas GP. The pathogenesis of hemorrhoids. Dis Colon Rectum. 1984 Jul;27(7):442-50.
- Jacobs D. Clinical practice. Hemorrhoids. N Engl J Med. 2014 Sep 4;371(10):944-51.
- Perera N, Liolitsa D, Iype S, Croxford A, Yassin M, Lang P, Ukaegbu O, van Issum C. Phlebotonics for haemorrhoids. Cochrane Database Syst Rev. 2012 Aug 15;2012(8):CD004322.
- Oakland K, Kothiwale S, Forehand T, Jackson E, Bucknall C, Sey MSL, Singh S, Jairath V, Perlin J. External Validation of the Oakland Score to Assess Safe Hospital Discharge Among Adult Patients With Acute Lower Gastrointestinal Bleeding in the US. JAMA Netw Open. 2020 Jul 1;3(7):e209630.
Como citar este artigo
Obregon CA. Doença Hemorroidária – Manejo Clínico na Urgência e Indicações Cirúrgicas. Gastropedia 2026; Vol I. Disponível em: https://gastropedia.pub/pt/cirurgia/doenca-hemorroidaria-manejo-clinico-na-urgencia-e-indicacoes-cirurgicas/

Cirurgião do Aparelho Digestivo pela Faculdade de Medicina da Universidade de São Paulo
Assistente das Disciplinas de Cirurgia do Aparelho Digestivo e Coloproctologia no ICESP-HCFMUSP (Instituto do Câncer do Estado de São Paulo)
Membro titular do Colégio Brasileiro de Cirurgia Digestiva (CBCD)