¿Qué son las hemorroides?
Las hemorroides son estructuras normales compuestas de tejido conectivo vascularizado que contribuyen a la continencia anal en reposo. Sin embargo, una parte considerable de la población puede desarrollar hemorroides a lo largo de su vida, debido al debilitamiento y la pérdida de soporte de los ligamentos y músculos que mantienen el tejido hemorroidal fijo al canal anal.
Esto se debe principalmente al envejecimiento y a los traumatismos repetidos (sobre todo por el esfuerzo crónico y excesivo durante la defecación), lo que provoca congestión vascular (con sangrado durante la defecación) y dilatación de las almohadillas hemorroidales (con prolapso y exteriorización de la mucosa). El estancamiento de la sangre también puede causar trombosis de estas almohadillas, generando congestión y dolor repentinos. Pueden aparecer pliegues cutáneos (exceso de piel a lo largo del margen anal) como resultado de trombosis hemorroidales consecutivas.
Factores de riesgo y prevalencia
Los principales factores de riesgo incluyen estreñimiento crónico, esfuerzo repetido durante la defecación, tiempo prolongado en el inodoro, dieta baja en fibra, edad avanzada, embarazo, obesidad, sedentarismo, antecedentes familiares positivos e hipertensión portal. Aunque incierta, se estima que la prevalencia de la enfermedad hemorroidal es alta, lo que resulta en más de 2,5 millones de consultas ambulatorias al año en Estados Unidos.
¿Cómo analizar y describir la exploración física?
Anatómicamente, las hemorroides se pueden clasificar como externas o internas, según su ubicación. La coexistencia de ambos componentes (enfermedad hemorroidal mixta) es frecuente.
Las hemorroides externas se localizan distalmente a la línea pectínea, están revestidas por epitelio escamoso modificado (anodermo) y poseen inervación sensitiva somática (lo que justifica un dolor más pronunciado cuando se produce una trombosis aguda).
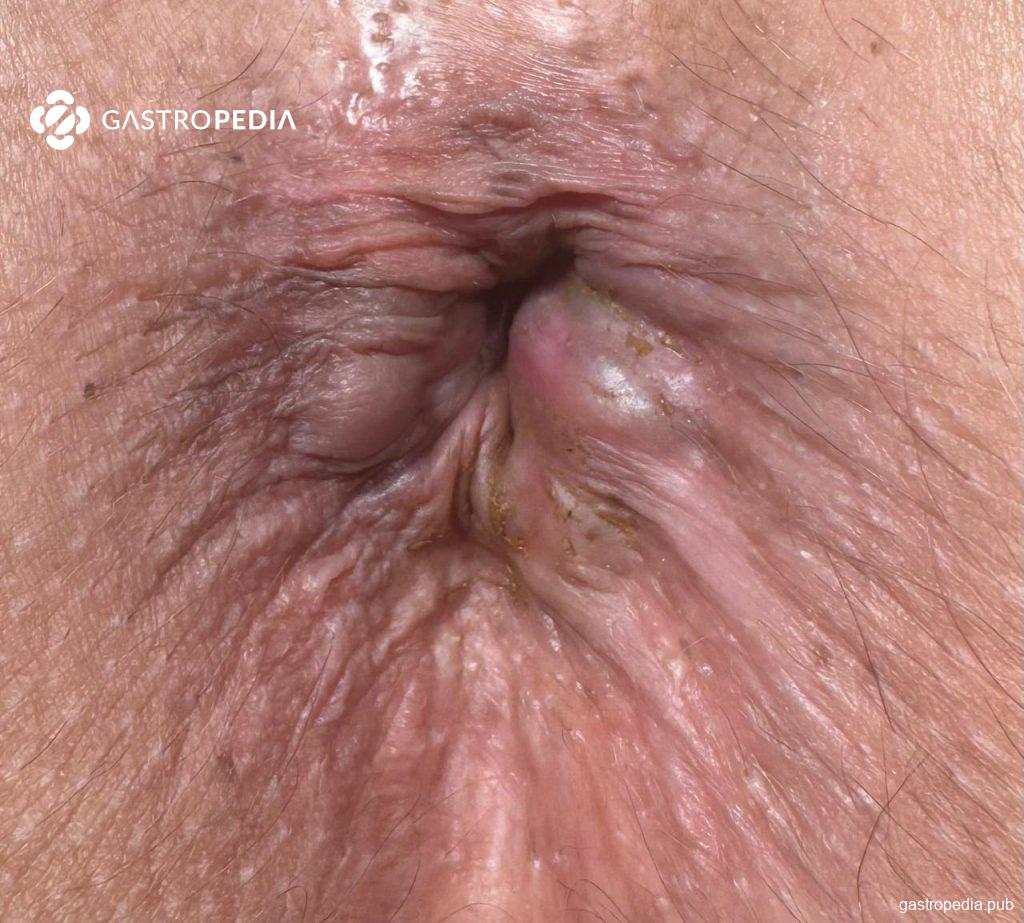
Las hemorroides internas se localizan proximales a la línea pectínea y están revestidas por la mucosa columnar del recto (que presenta un aspecto brillante y húmedo al tacto). Su inervación sensitiva es visceral, lo que las hace menos sensibles al dolor y la irritación.
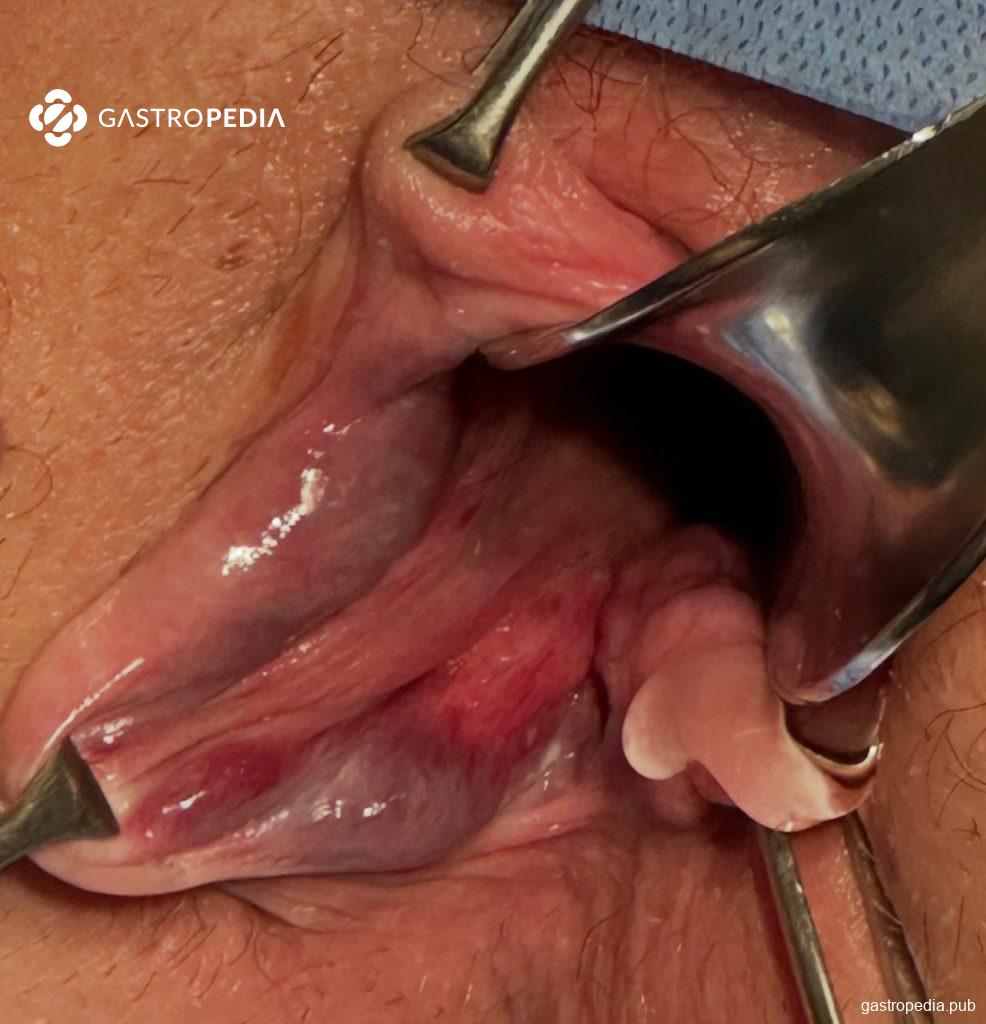
Según el grado de prolapso, se clasifican del I al IV:
• Grado I: Visualizadas únicamente durante la anoscopia, ya que generan una protrusión en la luz rectal, pero no prolapsan más allá de la línea pectínea.
• Grado II: Prolapsan fuera del canal anal durante la defecación, pero se reducen espontáneamente.
• Grado III: Prolapsan durante la defecación y requieren reducción manual.
• Grado IV: Irreductibles.
Dada la amplia variedad de problemas relacionados con el tema, este artículo abordará el manejo en situaciones de urgencia y emergencia.
Trombosis hemorroidal aguda: ¿cuándo sospecharla y qué hacer?
Una de las principales razones por las que los pacientes acuden a urgencias es la trombosis hemorroidal. Esta afección se caracteriza por la aparición súbita de dolor moderado a intenso, acompañado de un nódulo firme de color azul violáceo en el margen anal. Puede haber edema y, ocasionalmente, sangrado agudo si existe erosión del anodermo y drenaje espontáneo del trombo.
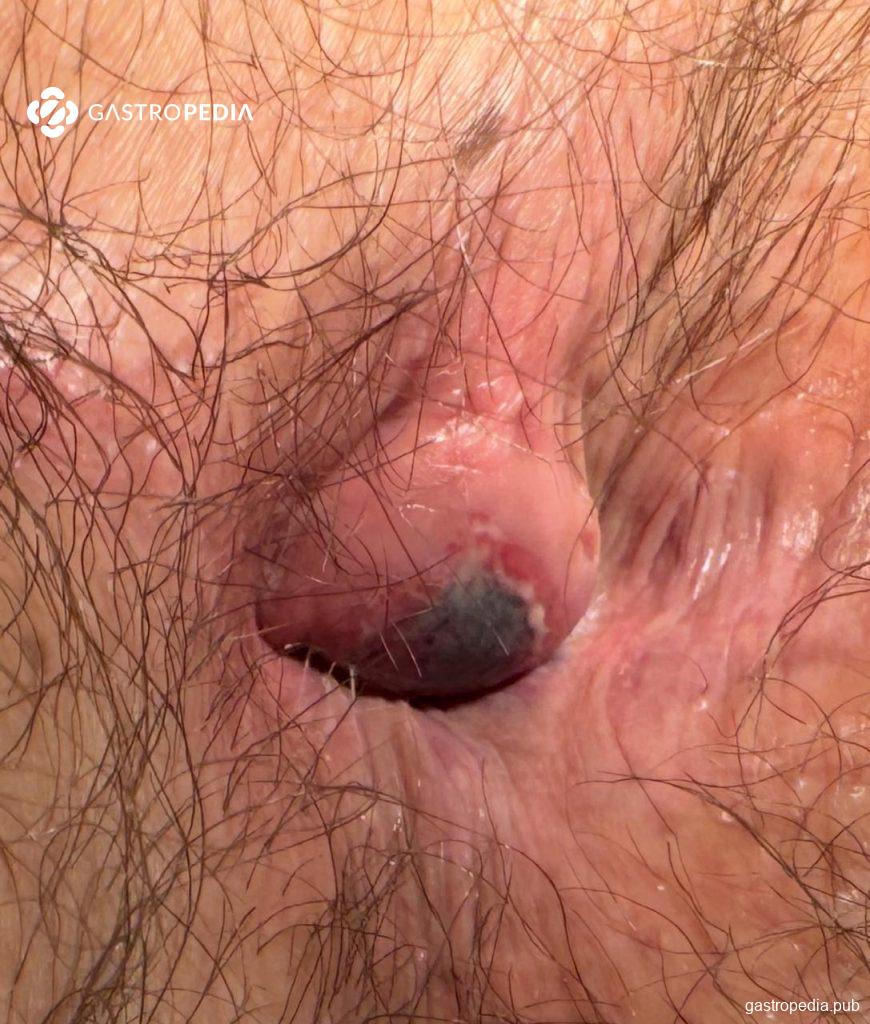
En este escenario, la relación jerárquica entre el tratamiento conservador y la cirugía aún no está bien establecida. Si bien la mayoría de los pacientes no operados experimentan una resolución de los síntomas, la hemorroidectomía puede resolverlos más rápidamente, con menor recurrencia y periodos de remisión más prolongados en pacientes seleccionados, especialmente cuando existe:
• Dolor intenso
• Inicio reciente de los síntomas (hasta 48 horas)
• Trombo bien organizado (la mayor parte de la congestión se debe al trombo y no al edema tisular)
• Sufrimiento (necrosis) del anodermo
En otros pacientes, priorizamos las medidas de soporte, ya que la probabilidad de resolución de la afección aguda es bastante favorable.
El uso de analgésicos simples y antiinflamatorios no esteroideos durante un corto periodo es bastante eficaz para el control del dolor. Generalmente evitamos el uso de opioides porque potencian el estreñimiento y aumentan el esfuerzo durante la defecación.
La recomendación de una dieta rica en fibra, a veces asociada con la prescripción de suplementos de fibras (como psyllium, metilcelulosa o incluso formulaciones comerciales), contribuye al tratamiento al generar heces de consistencia maleable (y que requieren menos esfuerzo para su evacuación). Es fundamental recalcar la importancia de una hidratación adecuada y considerar el uso de laxantes como medida de rescate en pacientes con estreñimiento más pronunciado.
Los medicamentos tópicos se han popularizado y suelen ser adquiridos por los pacientes antes de la evaluación médica. Su uso ayuda a reducir el dolor y el picor asociados a la trombosis hemorroidal, especialmente las formulaciones que combinan anestésicos locales (como la lidocaína) con corticosteroides (hidrocortisona o fluocortolona) o bismuto.
Sin embargo, su uso debe limitarse a unos pocos días (un máximo de siete), ya que la aplicación prolongada de corticosteroides puede inducir atrofia anodérmica (facilitando la aparición de fisuras) y dermatitis de contacto. Aunque en Brasil no existen formulaciones fabricadas industrialmente, el uso tópico de relajantes musculares (como nifedipino al 0,5% o diltiazem al 3%) muestra buenos resultados en el control del dolor.
El uso de flebotónicos (como diosmina-hesperidina) puede reducir el picor, pero no parece tener efecto sobre el dolor. Por otro lado, los baños de asiento pueden aliviar el picor y el dolor local (al reducir el espasmo del esfínter), siendo una medida accesible y de bajo costo para los pacientes.
Sangrado hemorroidal: ¿debo preocuparme?
Generalmente, este es el primer síntoma que presentan los pacientes con hemorroides internas sintomáticas, y suele motivar la búsqueda de atención médica de urgencia cuando se presenta por primera vez. El sangrado es de color rojo brillante, generalmente se limita a las deposiciones y se observa en el fondo del inodoro o durante la higiene íntima. Es común que el paciente describa un goteo inmediatamente después de defecar. Por lo general, este sangrado no causa repercusiones hemodinámicas, ya que es leve. Sin embargo, los pacientes pueden experimentar sangrado más intenso y requerir hospitalización urgente para tratamiento quirúrgico. Se debe prestar mayor atención a:
• Pacientes con hipertensión portal o varices rectales
• Pacientes con anticoagulación completa que presentan sangrado persistente tras la defecación
Ante la presencia de sangrado, se debe realizar un tacto rectal y una anoscopia en urgencias. Se debe considerar la colonoscopia en:
• Pacientes mayores de 40 años
• Anemia
• Sangrado con una cantidad o características atípicas para hemorroides
• Alteración concomitante del hábito intestinal sin causa justificada
• Antecedentes personales de pólipos colorrectales
• Antecedentes familiares de enfermedad inflamatoria intestinal o cáncer colorrectal en familiares de primer grado
• Incertidumbre diagnóstica
En urgencias, la aplicación de la Escala de Oakland es útil para determinar si se requiere hospitalización para tratamiento de urgencia o el alta hospitalaria para estudio ambulatorio. Las puntuaciones inferiores a 8 se asocian con una alta probabilidad de alta hospitalaria segura.
La orientación dietética y conductual (evitar permanecer sentado en el inodoro durante periodos prolongados) suele ser suficiente para la mayoría de los pacientes, pudiendo los suplementos de fibra y flebotónicos estar indicados para mejorar la eficacia del tratamiento. Se debe alentar a los pacientes a que acudan a una consulta proctológica de seguimiento tras la atención de urgencia.
Estrangulación hemorroidal
La estrangulación es una afección excepcional en la que las hemorroides internas prolapsan más allá de la línea pectínea y se incarceran, interrumpiendo el retorno venoso y provocando isquemia y, potencialmente, necrosis tisular. Típicamente, los pacientes presentan dolor anal intenso y continuo asociado a un prolapso irreductible del tejido congestionado y, en casos avanzados, signos de necrosis (decoloración oscura, ulceración) y fiebre. Puede producirse sangrado.
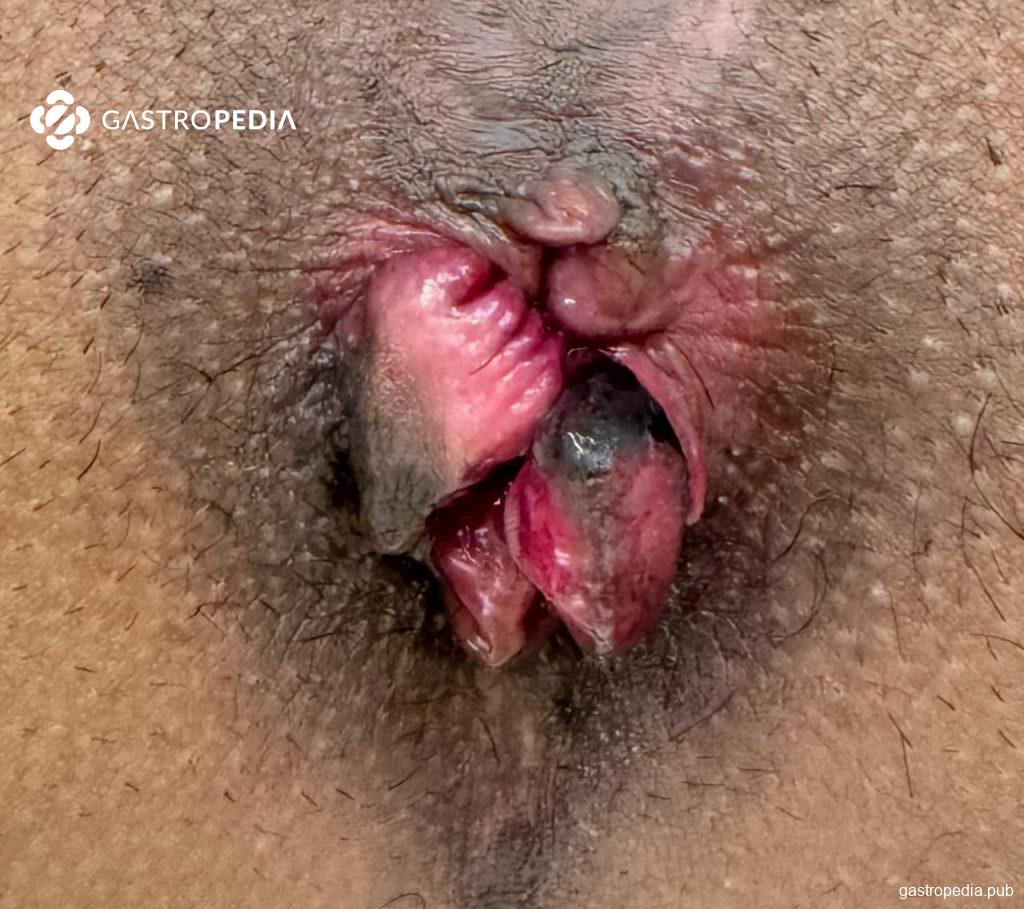
En estos casos, la hospitalización es prácticamente la norma. Inicialmente, se recomienda la estabilización clínica con analgesia, hidratación y profilaxis antibiótica en casos de necrosis o signos sistémicos. En casos sin necrosis, se puede considerar el tratamiento conservador, que incluye reposo, baños de asiento, analgésicos y cuidados locales; sin embargo, los casos más graves requieren intervención quirúrgica debido al riesgo de desarrollar sepsis perineal.
Referencias
- Hawkins AT, Davis BR, Bhama AR, Fang SH, Dawes AJ, Feingold DL, Lightner AL, Paquette IM; Clinical Practice Guidelines Committee of the American Society of Colon and Rectal Surgeons. The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids. Dis Colon Rectum. 2024 May 1;67(5):614-623.
- Haas PA, Fox TA Jr, Haas GP. The pathogenesis of hemorrhoids. Dis Colon Rectum. 1984 Jul;27(7):442-50.
- Jacobs D. Clinical practice. Hemorrhoids. N Engl J Med. 2014 Sep 4;371(10):944-51.
- Perera N, Liolitsa D, Iype S, Croxford A, Yassin M, Lang P, Ukaegbu O, van Issum C. Phlebotonics for haemorrhoids. Cochrane Database Syst Rev. 2012 Aug 15;2012(8):CD004322.
- Oakland K, Kothiwale S, Forehand T, Jackson E, Bucknall C, Sey MSL, Singh S, Jairath V, Perlin J. External Validation of the Oakland Score to Assess Safe Hospital Discharge Among Adult Patients With Acute Lower Gastrointestinal Bleeding in the US. JAMA Netw Open. 2020 Jul 1;3(7):e209630.
Cómo citar este artículo
Obregon CA, Gamarra ACQ. Enfermedad hemorroidal: manejo clínico en situaciones de emergencia e indicaciones quirúrgicas. Gastropedia 2026, Vol I. Disponible en: https://gastropedia.pub/es/cirugia/enfermedad-hemorroidal-manejo-clinico-en-situaciones-de-emergencia-e-indicaciones-quirurgicas/



