Terapia convencional nas doenças inflamatórias intestinais – quando e como utilizar
As doenças inflamatórias intestinais (DII), representadas principalmente pela doença de Crohn (DC) e retocolite ulcerativa (RCU), são condições crônicas, imunomediadas, associadas a elevada morbidade e impacto econômico para o sistema de saúde.
A escolha do melhor tratamento para cada perfil de paciente deve ser baseada em fatores como: gravidade da doença, presença de fatores de mau prognóstico, características de cada paciente (idade, comorbidades, preferências por via de administração, dentre outros), além de disponibilidade de acesso às medicações (seja no sistema único de saúde – SUS, ou no setor privado).
Por definição, as chamadas “terapias convencionais”, englobam:
- Corticoesteroides;
- Derivados aminossalicilatos (mesalazina e sulfassalazina);
- Imunossupressores (tiopurinas: azatioprina, 6-mercaptopurina, metotrexato).
Por outro lado, as “terapias avançadas” são:
- Anti-TNFs – fator de necrose tumoral (infliximabe, adalimumabe, golimumabe, certolizumabe);
- Anti-Integrina (vedolizumabe);
- Anti-Interleucinas (ustequinumabe, guselcumabe, risanquizumabe, mirikizumabe);
- Pequenas moléculas (tofacitinibe, upadaticinibe, ozanimode, etrasimode).
Terapia Convencional na Retocolite Ulcerativa (RCU)
Para avaliar a gravidade da doença nos pacientes com RCU, devem ser levados em consideração:
- Presença e intensidade dos sintomas (sangramento retal, frequência evacuatória, urgência);
- Alteração em marcadores laboratoriais (elevação de proteína C reativa – PCR e da calprotectina fecal, albumina sérica baixa);
- Extensão da doença (proctite, colite esquerda ou pancolite) – Vide imagem abaixo;
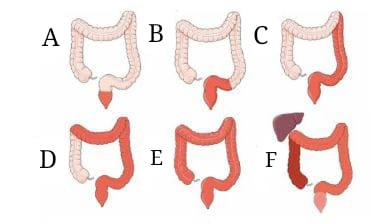
A: Proctite; B: Retossigmoidite; C: Colite esquerda; D, E e F: Pancolite (F: acometimento concomitante de RCU com Colangite Esclerosante Primária – CEP, com o reto poupado).
Adaptado de: David T. Rubin, et al. Am J Gastroenterol 2025
- Avaliação do grau de atividade endoscópica (conforme escores endoscópicos validados: Escore Endoscópico de Mayo – MES, UCEIS).
- Pancolite (doença mais extensa);
- Atividade endoscópica intensa (MES = 3, UCEIS ≥ 7);
- Histórico de hospitalização prévia;
- Elevação da PCR;
- Baixos níveis séricos de albumina.
Desta forma, estará indicado uso de terapia avançada nos pacientes:
- Portadores de doença moderada a grave;
- Naqueles com doença leve a moderada com fatores de mau prognóstico; e/ou
- Nos que tenham falhado ou desenvolvam intolerância à terapia convencional.
Já a terapia convencional, fica reservada para os indivíduos portadores de RCU leve a moderada, SEM fatores de mau prognóstico. Neste perfil de paciente, está indicado, como primeira linha, uso dos aminossalicilatos (mesalazina, sulfassalazina). A escolha da formulação e da via de administração depende da localização/extensão da doença:
- Proctite: A abordagem preferencial para indução é a terapia tópica com supositório de derivado 5-aminosalicilato (5-ASA), geralmente na dose de 1 g ao dia por cerca de 8 semanas. Havendo boa resposta, a manutenção pode ser feita com aplicação intermitente, como 1 g três vezes por semana. Em caso de falha, a literatura indica que pode ser tentado uso de supositório de corticoide ou de tacrolimos.
- Colite esquerda: Há evidência de superioridade no uso de terapia combinada tópica + sistêmica, na indução de remissão, em comparação com terapia sistêmica isolada. Ou seja, deve-se utilizar enema 5-ASA (1 g/dia) + 5-ASA oral (≥ 2 g/dia) na indução, seguido de manutenção com terapia sistêmica: 5-ASA oral, ≥ 2g/dia, contínuo. Uma alternativa consiste no uso de enema de corticoide para indução e/ou corticoide tópico (Budesonida MMX, de liberação colônica, 9 mg/dia) ou sistêmico (Prednisona 0,5-0,75 mg/kg).
- Pancolite: Na doença extensa, utilizar para indução 5-ASA oral ≥ 2 g/dia. Em caso de falha, pode ser adicionado corticoide tópico – Budesonida MMX 9 mg/dia, ou sistêmico – Prednisona, para indução. Na manutenção, utilizar 5-ASA Oral, sempre em doses ≥ 2 g/dia, contínuo.
Cabe ressaltar que: corticoesteroides (tópicos ou sistêmicos), não devem ser utilizados para manutençãode remissão. Somente geram indução de remissão clínica, devendo seu uso ser feito pelo menor intervalo de tempo necessário, com desmame gradual, assim que obtiver o adequado controle dos sintomas.
Quanto às tiopurinas (azatioprina – AZA, 6-mercaptopurina – 6-MCP), ambas possuem início de ação lento, e, portanto, não induzem remissão. Alguns ensaios clínicos randomizados e controlados, mais antigos, demonstraram superioridade da AZA, em comparação com placebo, na prevenção de recaída (RR=0.60; 95% CI=0.37–0.95). Contudo, a qualidade de evidência destes estudos é baixa a muito baixa. Assim, as tiopurinas podem ser utilizadas para manutenção de remissão, em pacientes com RCU que necessitem de corticoesteroide para indução de remissão (*recomendação condicional, baixa qualidade de evidência). Seu uso é principalmente indicado em associação com anti-TNF (infliximabe), como terapia combinada ou para redução de imunogenicidade da droga.
Metotrexato (MTX) falhou em demonstrar benefício em pacientes com RCU para prevenção de recaída, tanto em formulações via oral ou parenteral. Portanto, seu uso não está rotineiramente indicado, exceto em casos de uso em conjunto com anti-TNFs para redução de imunogenicidade.
Terapia Convencional na Doença de Crohn
Na doença de Crohn (DC), não há evidência para uso de derivados 5-aminosalicilatos (5-ASA) e, portanto, seu uso não é recomendado (ausência de superioridade em relação ao placebo).
Em pacientes com doença ileal leve (inflamatória, não estenosante, não fistulizante), pode ser utilizado corticoesteroide – Budesonida 9 mg/dia, por curto período (8-12 semanas). Novamente, ressalta-se que corticoide não deve ser utilizado como terapia de manutenção.
Ensaio clínico randomizado, controlado, multicêntrico, demonstrou que, na DC, terapia avançada combinada precocemente (estratégia conhecida como: “top down”) é superior à abordagem “step up” (ou seja, iniciar com corticoesteroides, seguido de imunossupressores e, apenas após falha, terapia biológica). Assim, não se deve aguardar falha à terapia convencional para indicar terapia avançada.
Imunossupressores (azatioprina, 6-mercaptopurina, metotrexato) estão indicados na DC como terapia adjunta com biológicos (anti-TNFs), para redução de imunogenicidade. Alguns estudos demonstram que MTX, administrado via parenteral (25 mg/semana, por 12-16 semanas, seguido de 15 mg/semana), é capaz de prevenir recaída na DC, podendo ser utilizado, portanto, como terapia de manutenção.
Resumo das Medicações (Terapia Convencional) e Dosagens
| Medicação | Dose | Prescrição |
|---|---|---|
| Mesalazina supositório ou enema | 500 mg – 1 g | Aplicar à noite, VR diariamente (indução) ou 3x/semana (manutenção) |
| Mesalazina oral | ≥ 2g/dia | Dose única ou dividida |
| Sulfassalazina | ≥ 2g/dia | Dose única ou dividida *EC mais frequentes |
| Budesonida | 9 mg/dia | 1x ao dia, 8-12 semanas |
| Prednisona | 0,5-0,75 mg/kg, dose máxima 60 mg/dia (apenas para indução de remissão) | 1x ao dia *manter pelo menor tempo possível, desmame gradual **iniciar em conjunto com terapia poupadora de corticoide |
| Azatioprina | Iniciar com 50 mg/dia Aumento progressivo de dose para 2-2,5 mg/kg |
1x ao dia |
| 6-Mercaptopurina | 1-1,5 mg/kg/dia | 1x ao dia |
| Metotrexato | IM ou SC: 25 mg/semana, 12-16 semanas; após: 15 mg/semana VO: 12,5 – 22,5 mg/dia |
Semanal (SC ou IM), 1x/dia (VO) Realizar reposição concomitante de ácido fólico |
Referências
- David T. Rubin, et al. ACG Clinical Guideline Update: Ulcerative Colitis in Adults. Am J Gastroenterol 2025;120:1187–1224.
- Gary R. Lichtenstein, et al. ACG Clinical Guideline: Management of Crohn’s Disease in Adults. Am J Gastroenterol 2025;120:1225–1264.
- Marshall JK, et al. Rectal 5-aminosalicylic acid for induction of remission in ulcerative colitis. Cochrane Database Syst Rev 2010.
- Ford AC, Khan KJ, Sandborn WJ, et al. Efficacy of topical 5-aminosalicylates in preventing relapse of quiescent ulcerative colitis: A meta-analysis. Clin Gastroenterol Hepatol 2012.
- Ford AC, et al. Efficacy of oral vs. topical, or combined oral and topical 5-aminosalicylates, in ulcerative colitis: Systematic review and meta-analysis. Am J Gastroenterol 2012.
- Travis SP, et al. Once-daily budesonide MMX in active, mild-to-moderate ulcerative colitis: Results from the randomised CORE II study. Gut 2014.
- Sherlock ME, et al. Oral budesonide for induction of remission in ulcerative colitis. Cochrane Database of Syst Rev 2015.
- Wang Y, et al. Oral 5-aminosalicylic acid for induction of remission in ulcerative colitis. Cochrane Database Syst Rev 2016.
- Murray A, et al. Oral 5-aminosalicylic acid for maintenance of remission in ulcerative colitis. Cochrane Database of Syst Rev 2020.
- Khan KJ, et al. Efficacy of immunosuppressive therapy for inflammatory bowel disease: A systematic review and meta-analysis. Am J Gastroenterol 2011.
- Timmer A, et al. Azathioprine and 6-mercaptopurine for maintenance of remission in ulcerative colitis. Cochrane Database of Syst Rev 2016.
- Herfarth H, et al. Methotrexate is not superior to placebo in maintaining steroid-free response or remission in ulcerative colitis. Gastroenterology 2018.
- Noor NM, et al. A biomarker-stratified comparison of top-down versus accelerated step-up treatment strategies for patients with newly diagnosed Crohn’s disease (PROFILE): A multicentre, open-label randomised controlled trial. Lancet Gastroenterol Hepatol 2024.
Como citar este artigo
Mattos PSL, Terapia convencional nas doenças inflamatórias intestinais – quando e como utilizar Gastropedia 2026, Vol II. Disponível em: https://gastropedia.pub/pt/gastroenterologia/terapia-convencional-nas-doencas-inflamatorias-intestinais-quando-e-como-utilizar/