FDA aprova a 1ª medicação para NASH (MASH): Resmetirom (Rezdiffra)
Sobre Nash/Mash
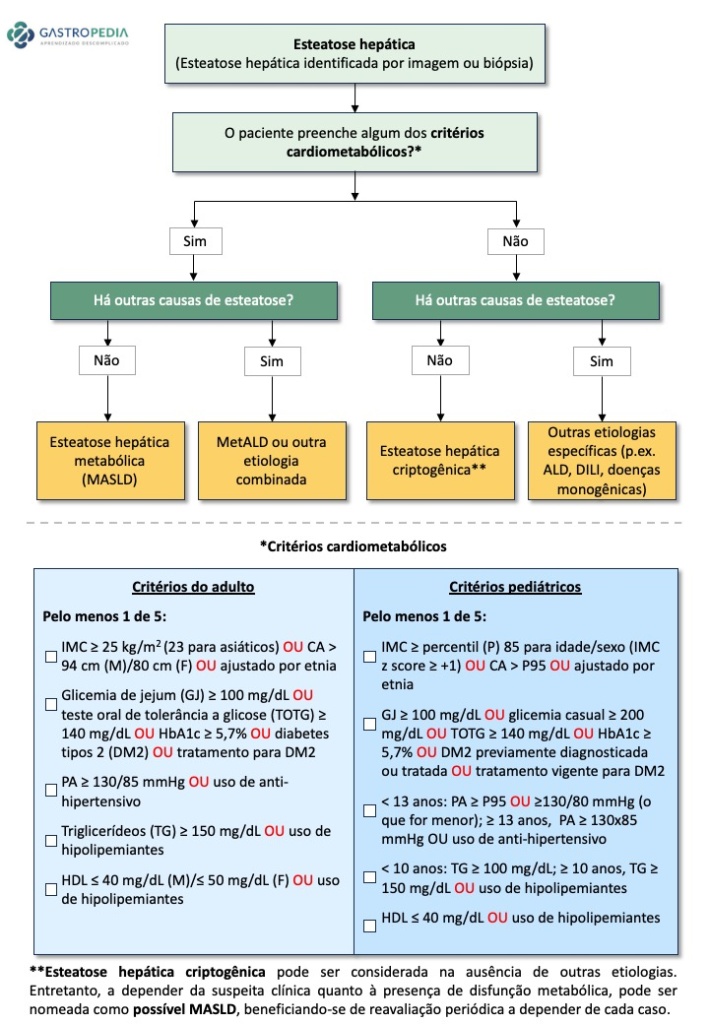
A esteatohepatite não-alcoólica (NASH), renomeada como esteatose hepática metabólica (MASH) – (ver nota), caracteriza-se pela presença de 5% ou mais de esteatose hepática com dano hepatocelular e inflamação. Geralmente, está associada às doenças metabólicas como obesidade, diabetes, hipertensão arterial ou dislipidemia. Cerca de 6-8 milhões de pessoas nos EUA possuem NASH/MASH com fibrose moderada à avançada, com uma expectativa de aumento dos casos ao longo dos anos.
NOTA: A esteatoepatite não-alcoólica (NASH) foi renomeada em 2023 como esteatohepatite metabólica (MASH), entretanto, estudos que vinham em andamento com as definições e critérios histológicos de NASH, seguirão sendo publicados com tais terminologias, de forma que a mudança na literatura para a nova terminologia/critérios para MASH será gradativa.
À medida que NASH/MASH progride para fibrose clinicamente significativa, os riscos de desfechos clínicos adversos aumentam consideravelmente.
No início de fevereiro deste ano, foi publicado no The New England Journal of Medicine (NEJM) o trial MAESTRO-NASH Fase 3 com Resmetirom na esteatohepatite não alcoólica com fibrose hepática com dados promissores.
Sobre Maestro-NASH fase 3
O trial MAESTRO-NASH Fase 3, randomizado, duplo cego, controlado por placebo, avaliou 1.759 pacientes adultos (>18 anos) com biópsia confirmando NASH/MASH e estágios de fibrose F1B, F2 ou F3.
Os pacientes foram randomizados na proporção 1:1:1 para receber Resmetirom uma vez ao dia na dose de 80mg ou 100mg ou placebo. Todos os grupos receberam, de forma conjunta, aconselhamento sobre dieta saudável e exercícios.
Os dois endpoints primários na semana 52 foram:
- Resolução do NASH/MASH (incluindo a redução do NAFLD activity score em >2 pontos) com não piora da fibrose;
- Melhora na fibrose em pelo menos 1 estágio, sem piora do NAFLD activity score.
O endpoint secundário foi a mudança percentual do LDL colesterol, em relação ao basal, na semana 24.
Um total de 26-27% dos pacientes que receberam 80mg de Resmetirom (n=322) e 24-36% dos que receberam 100mg (n=323) evidenciaram resolução do NASH, sem piora da fibrose, comparado a 9-13% do grupo placebo (n=321). Em adição, um total de 25% (grupo 80mg) e 24-28% (grupo 100mg) apresentaram melhora na fibrose hepática, sem piora do NASH, comparado a 13-15% do grupo placebo.
A melhora da fibrose e resolução do NASH/MASH foram consistentes, independente da idade, gênero, status do diabetes mellitus tipo 2 ou estágio da fibrose.
A mudança nos níveis de LDL colesterol do basal até a semana 24 foi de -13,6% no grupo 80mg, -16,3% no grupo 10mg e 0,1% no grupo placebo.
Diarreia e náuseas foram os efeitos colaterais mais frequentes relacionados à medicação.
Assista o vídeo publicado pelo NEJM sobre o trial MAESTRO-NASH e ação do Resmetirom: https://youtu.be/wwKhWt0pFh8?si=lakDxP8X38uaPFNm
Aprovação pelo FDA
O FDA (Food and Drug Administration) delineou uma abordagem visando aprovação condicional de um tratamento para NASH/MASH, através da obtenção de qualquer um dos dois desfechos histológicos (melhora no estágio de fibrose hepática ou resolução de NASH), com provável benefício clínico e, para aprovação total, baseado na redução de desfechos clínicos (morte por qualquer causa, transplante de fígado ou eventos de descompensação hepática).
Em 14 de março de 2024, o FDA aprovou o Resmetirom (Rezdiffra; Madrigal Pharmaceuticals) como primeiro tratamento para NASH/MASH com fibrose hepática moderada a avançada, não-cirróticos, a ser usado em combinação com dieta e atividade física.
Sobre Resmetirom (Rezdiffra)
Resmetirom é uma medicação oral, agonista seletivo do receptor do hormônio tireoidiano do tipo (THR-β).
O receptor THR-β é responsável pela regulação de vias metabólicas no fígado e seu funcionamento está frequentemente prejudicado no NASH/MASH, reduzindo a função mitocondrial e β-oxidação de ácidos graxos em associação com o aumento da fibrose.
O uso do Rezdiffra deve ser acompanhado do tratamento padrão comportamental para NASH/MASH, ou seja, em conjunto com o ajuste do padrão alimentar e atividade física regular.
A dosagem recomendada do Rezdiffra é baseada no peso corporal:
- Peso <100kg, a dose preconizada é de 80mg oral, 1 vez ao dia;
- Peso ≥100kg, a dose recomendada é 100mg oral 1 vez ao dia.
Os efeitos colaterais mais comuns incluem: diarreia, náusea, prurido, dor abdominal, vômitos, tontura e constipação.
Ainda será lançado comercialmente nos EUA, ainda sem previsão no Brasil, porém, a comunidade científica, incluindo a Associação Europeia para o Estudo do Fígado (EASL), vibra com a primeira aprovação de um medicamento para o NASH/MASH e reforça as esperanças de um melhor tratamento para os pacientes portadores da doença.
Para ler mais sobre a mudança de nomenclatura de esteatohepatite de NASH para MASH, acesse: https://gastropedia.pub/pt/gastroenterologia/figado/masld-2023-descomplicando-as-novas-nomenclaturas-para-esteatose-hepatica/
Referências
- Harrison SA, Bedossa P, Guy CD, Schattenberg JM, Loomba R, Taub R, Labriola D, Moussa SE, Neff GW, Rinella ME, Anstee QM, Abdelmalek MF, Younossi Z, Baum SJ, Francque S, Charlton MR, Newsome PN, Lanthier N, Schiefke I, Mangia A, Pericàs JM, Patil R, Sanyal AJ, Noureddin M, Bansal MB, Alkhouri N, Castera L, Rudraraju M, Ratziu V; MAESTRO-NASH Investigators. A Phase 3, Randomized, Controlled Trial of Resmetirom in NASH with Liver Fibrosis. N Engl J Med. 2024 Feb 8;390(6):497-509. doi: 10.1056/NEJMoa2309000. PMID: 38324483.
- https://www.fda.gov/news-events/press-announcements/fda-approves-first-treatment-patients-liver-scarring-due-fatty-liver-disease
- https://easl.eu/news/resmetirom_fda_approval/
Como citar este artigo
Oti KST, FDA aprova a 1ª medicação para Nash/Mash: Resmetirom (Rezdiffra) Gastropedia 2024, vol. 1. Disponível em:
gastropedia.pub/pt/gastroenterologia/fda-aprova-a-1a-medicacao-para-nash-mash-resmetirom-rezdiffra/