La enfermedad celíaca es una enfermedad autoinmune causada por una respuesta inmunológica anormal a los péptidos de gluten en el intestino delgado superior. Es importante entender su fisiopatología para saber interpretar las pruebas serológicas que ayudan en el diagnóstico de la enfermedad celíaca.
El gluten es una proteína que se encuentra en el trigo, la cebada y el centeno. En el intestino delgado, el gluten se digiere y se descompone en gliadina.
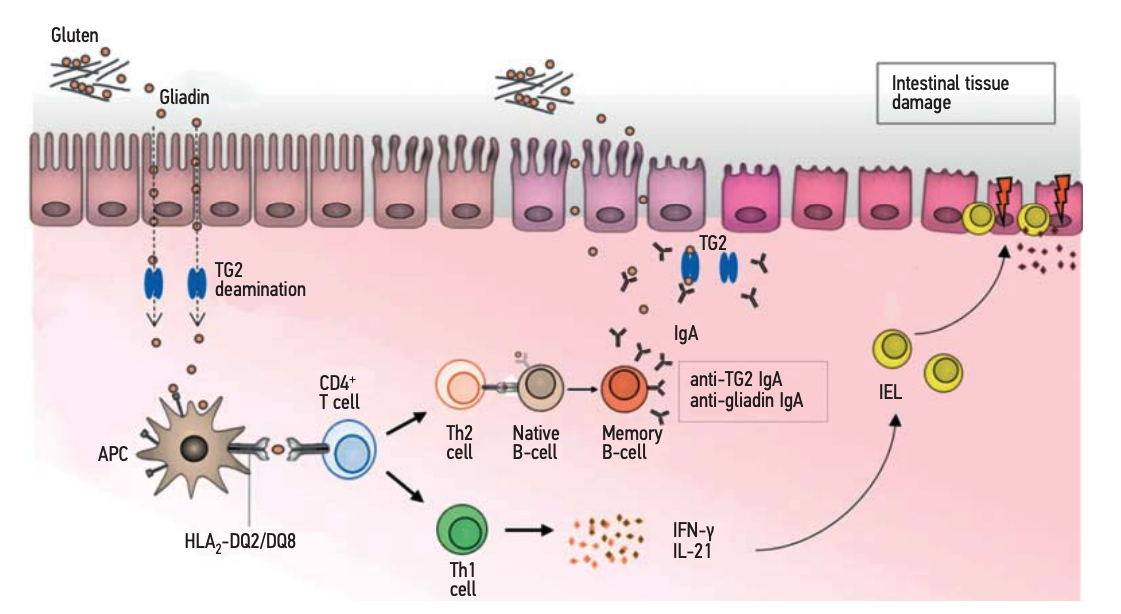
En la enfermedad celíaca, la gliadina logra atravesar la barrera epitelial en el intestino delgado y llegar a la lámina propia subyacente. La causa de la permeabilidad epitelial de la gliadina es incierta, pero puede deberse a un proceso patológico subyacente (por ejemplo, infección) o cambios en las uniones intercelulares (tight junctions).
La enfermedad celíaca (EC) resulta de la interacción del gluten con factores inmunes, genéticos y ambientales.
Respuesta inmunológica en la mucosa
Cuando la gliadina entra en contacto con la lámina propia, es deaminada por la transglutaminasa tisular (tTG). La gliadina deaminada entonces reacciona con los receptores HLA-DQ2 o HLA-DQ8 en las células presentadoras de antígenos que estimulan la activación de células T y B, llevando a la liberación de citocinas, producción de anticuerpos e infiltración de linfocitos. Con el tiempo, la inflamación causa atrofia vilosa, hiperplasia de criptas en las células epiteliales y linfocitosis intraepitelial.
Factores Genéticos
La ocurrencia familiar de la enfermedad celíaca sugiere que existe una influencia genética en su patogénesis. La enfermedad celíaca no se desarrolla a menos que una persona tenga alelos que codifican para las proteínas HLA-DQ2 o HLA-DQ8, productos de dos de los genes HLA.
Sin embargo, muchas personas, la mayoría de las cuales no tienen enfermedad celíaca, llevan estos alelos; por lo tanto, su presencia es necesaria, pero no suficiente para el desarrollo de la enfermedad.
Estudios en hermanos y gemelos idénticos sugieren que la contribución de los genes HLA al componente genético de la enfermedad celíaca es inferior al 50%. Varios genes no HLA que pueden influir en la susceptibilidad a la enfermedad han sido identificados, pero su influencia no ha sido confirmada.
Factores ambientales
Estudios epidemiológicos han sugerido que los factores ambientales tienen un papel importante en el desarrollo de la enfermedad celíaca. Estos incluyen un efecto protector de la lactancia materna y la introducción de gluten en relación con el destete. La administración inicial de gluten antes de los 4 meses de edad está asociada con un aumento del riesgo de desarrollo de la enfermedad, y la introducción de gluten después de los 7 meses está asociada con un riesgo menor. Sin embargo, la superponer la introducción de gluten con la lactancia materna puede ser un factor protector más importante en disminuir el riesgo de enfermedad celíaca.
La ocurrencia de ciertas infecciones gastrointestinales, como la infección por rotavirus, también aumenta el riesgo de enfermedad celíaca en la infancia.
Ahora entienda cómo la investigación de los autoanticuerpos puede ayudar en el diagnóstico de la enfermedad celíaca: El papel de los autoanticuerpos en el diagnóstico de la enfermedad celíaca
Referencias
- Green PH, Cellier C. Celiac disease. N Engl J Med. 2007 Oct 25;357(17):1731-43. doi: 10.1056/NEJMra071600. PMID: 17960014.
- Kaminarskaya YuА. Celiac disease, wheat allergy, and nonceliac sensitivity to gluten: topical issues of the pathogenesis and diagnosis of gluten-associated diseases. Clinical nutrition and metabolism. 2021;2(3):113–124.
Cómo citar este artículo
Martins BC, Gamarra ACQ. Patogénesis de la Enfermedad Celíaca. Gastropedia, 2024, vol I. Disponible en: https://gastropedia.pub/es/gastroenterologia/patogenesis-de-la-enfermedad-celiaca/


