Ya hemos hablado aquí sobre los factores de riesgo para pancreatitis crónica y de su riesgo asociado de neoplasia pancreática (pancreatitis-crónica-principales-etiologias-y-riesgo-de-neoplasia). Ahora vamos a hablar sobre cómo realizar el diagnóstico.
Diagnóstico
Establecer el diagnóstico de pancreatitis crónica (PC) no siempre es sencillo. La historia clínica y anamnesis es muy importante, en el intento de verificar la presencia de factores de riesgo (alcohol, tabaquismo) y de los principales síntomas. Los principales síntomas son:
- Dolor abdominal (presente en el 80% de los casos). Hasta el 70% de los pacientes cuentan tener una historia de pancreatitis aguda previa, y hasta el 50% pueden tener pancreatitis aguda de repetición.
- Además del dolor, síntomas de mala digestión, diarrea crónica, esteatorrea y déficits nutricionales (carencia de vitaminas liposolubles y alteraciones óseas como osteopenia y osteoporosis) también pueden estar presentes al diagnóstico, configurando la insuficiencia exocrina del páncreas, así como signos de insuficiencia endocrina (diabetes mellitus).
La presencia de los síntomas y de factores de riesgo no confirma el diagnóstico. La certeza diagnóstica es solo con la histología pancreática, que frecuentemente está indisponible. De esta forma, el diagnóstico definitivo se basa en alteraciones de exámenes de imagen y en posibles alteraciones en la función exocrina y endocrina.
Exámenes de Imagen
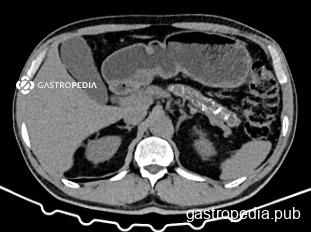
Entre los exámenes de imagen que pueden ayudar al diagnóstico de PC, destaco 3 modalidades:
- Tomografía de abdomen (TC): puede evidenciar alteraciones más gruesas en la glándula, como presencia de calcificaciones, dilatación ductal y atrofia del parénquima pancreático. Este examen puede ser suficiente en pacientes con alta probabilidad de PC. Es el mejor examen para visualizar calcificaciones.
- Colangio-Pancreatografia por Resonancia Magnética (CPRM): en pacientes con baja probabilidad de PC la resonancia puede evaluar alteraciones menores en parénquima, que aparecen como alteración en la intensidad de la señal, además de alteraciones en ductos, incluyendo ductos secundarios.
- Ecoendoscopia (EcoEDA): el ultrasonido endoscópico evalúa 4 criterios parenquimatosos y 5 criterios ductales para el diagnóstico de PC. Es el examen con la mayor precisión para el diagnóstico de PC (especialmente en las pancreatitis crónicas precoces), sin embargo presenta una alta discordancia interobservador, además de ser más invasivo que los exámenes axiales.
En una revisión sistemática y metanálisis de 2017, se compararon las precisiones de los exámenes disponibles. Los resultados no tuvieron diferencias estadísticamente significativas: Sensibilidad de la EcoEDA fue 81%, de la CPRM 78% y de la TC 71%. Ya las especificidades fueron: EcoEDA 90%, CPRM 96% y TC 91%. Aparentemente la ventaja de la EcoEDA sería para evaluación de pancreatitis crónica precoz, donde las alteraciones morfológicas de la glándula aún son iniciales, y mejor vistas por el ultrasonido endoscópico.
La elección del examen de imagen debe ser basada en la probabilidad pre-test del diagnóstico (por ejemplo, un paciente etílico y fumador, con dolor epigástrico y diabetes mellitus tiene una alta probabilidad pre-test de pancreatitis crónica), además de costo y disponibilidad del examen en cuestión.
Testes funcionales
Los testes funcionales sirven para evaluar la función exocrina de la glándula, que sumados a alteraciones de imagen compatibles, pueden contribuir para el diagnóstico de PC.
Los testes directos se realizan con aspirados duodenales, para análisis del jugo pancreático, y no son solicitados de rutina pues son invasivos y demorados.
Entre los testes indirectos el patrón oro es la cuantificación de grasa fecal – teste que exige del paciente un alto consumo de grasa durante 5 días y análisis de las heces de los últimos 3 días. Si hay una cantidad de grasa > 7g en 24h es diagnosticada la esteatorrea (manifestación de la insuficiencia pancreática exocrina). Este teste es muy oneroso al paciente, por lo tanto poco utilizado.
El esteatócrito (teste semi-cuantitativo) o teste cualitativo de grasa en las heces con muestra única (SUDAM III) tienen baja sensibilidad para el diagnóstico de esteatorrea, por lo tanto no ayudan si vienen negativos.
La elastasa fecal es una enzima producida por el páncreas que es poco degradada en el tránsito intestinal, y recuperada de forma casi intacta en las heces. La investigación se hace con muestra única de heces y es solo importante que las heces no estén líquidas (pues eso disminuiría la especificidad del examen, pudiendo llevar a un falso positivo). Los niveles de elastasa se consideran normales si están por encima de 200 mcg/g heces. Por debajo de ese valor, se sugiere una insuficiencia pancreática leve, y niveles por debajo de 100 mcg/g heces sugieren insuficiencia pancreática grave. El examen tiene sensibilidad alrededor de 77% (mayor para insuficiencias moderadas y graves) y especificidad de 88% (disminuida en heces líquidas o presencia de algunas condiciones asociadas, como sobrecrecimiento bacteriano – SIBO).
Además de los testes funcionales para evaluación exocrina, siempre es prudente la investigación de insuficiencia endocrina, con dosificación de glucosa y hemoglobina glicosilada.
En resumen, el diagnóstico de pancreatitis crónica involucra sospecha por parte del gastroenterólogo (especialmente en los casos en que hay factores de riesgo presentes y cuadro clínico compatible), pero también exige alteración en examen de imagen. La elección del examen de imagen debe ser basada en la experiencia de cada profesional, así como costos de los exámenes y disponibilidad en cada local. Es imprescindible también la investigación de insuficiencia pancreática exocrina (que puede estar presente en las PC), así como la investigación y monitorización de la función endocrina.
Lea también: insuficiencia exocrina del páncreas: una mirada más allá de lo obvio
Referencias
- Vege, SS, Chari, ST. Chronic Pancreatitis. N Engl J Med 2022;386:869-78.
- Issa Y, Kempeneers MA, van Santvoort HC, et al. Diagnostic performance of imaging modalities in chronic pancreatitis: a systematic review and meta-analysis. Eur Radiol 2017;27:3820–44.
- Beyer, G et al. Chronic Pancreatitis. Lancet 2020; 396: 499–512
- Singh, VK et al. Diagnosis and Management of Chronic Pancreatitis – A Review. JAMA. 2019;322(24):2422-2434.
Cómo citar este artículo
Marzinotto M, Gamarra ACQ. Pancreatitis Crónica: Cómo hacer el diagnóstico Gastropedia 2024, vol 2. Disponible en: https://gastropedia.pub/es/gastroenterologia/pancreatitis-cronica-como-hacer-el-diagnostico/