La Pancreatitis Aguda Recurrente (PAR) se define como dos o más episodios de pancreatitis aguda (PA), con un intervalo de al menos 3 meses entre los eventos, en ausencia de signos de pancreatitis crónica (PC).
- En general, la etiología de los episodios de pancreatitis se puede elucidar en el 70-90% de los casos, con la investigación adecuada.
- Aun así, con todas las herramientas diagnósticas disponibles hoy en día, el 10-30% de los casos permanecen sin etiología definida.
- El riesgo de recurrencia después de un episodio de pancreatitis aguda es del 11-32%
Etiología
Las principales causas de pancreatitis aguda recurrente son:
- Litiasis biliar: al igual que en episodios únicos, la litiasis biliar es la principal causa de PAR, siendo responsable de aproximadamente el 40% de los casos.
- Alcohol: el consumo de alcohol es un factor de riesgo para la pancreatitis aguda, la pancreatitis aguda recurrente y la pancreatitis crónica. En los EE.UU., se estima que el 30% de las PAR son causadas por la ingesta de alcohol, generalmente en individuos ya alcohólicos.
- Tabaquismo: actualmente se reconoce el tabaquismo como un factor de riesgo independiente para la PA y la PAR
- Obstrucciones ductales por neoplasias pancreáticas o periampulares.
- Medicamentos: algunos medicamentos son causantes de PA y PAR, aunque es difícil establecer la relación causa/efecto. En los casos sospechosos, se recomienda descartar otras etiologías más frecuentes.
- Hipertrigliceridemia: el aumento de triglicéridos séricos (> 1000 mg/dL) está relacionado con episodios únicos o recurrentes de PA.
- Pancreatitis autoinmune: la PAI tipo II (enfermedad restringida al páncreas) puede ser causa de PAR, aunque no se conoce la prevalencia real. La enfermedad por IgG4 (Pancreatitis autoinmune tipo I) raramente es causa de PAR.
- Anormalidades genéticas: la genética involucrada en enfermedades pancreáticas es bastante compleja. Se sabe que variantes patogénicas de algunos genes como: CFTR, PRRS-1, CTRC, SPINK-1 están más presentes en pacientes con PAR, sugiriendo que pueden tener relación con la aparición del cuadro clínico
Posibles etiologías controvertidas
- Pancreas divisum: la variación anatómica de dominancia del conducto dorsal está presente en hasta el 10% de la población, y el 95% no presenta ningún síntoma pancreático. Sin embargo, al estudiar la población con PAR, la prevalencia del pancreas divisum puede llegar al 50%. Aun así, no está establecido como causa de PAR.
- Disfunción del esfínter de Oddi (DEO): la anormalidad está presente en sólo el 1,5% de la población, sin embargo es mucho más frecuente en las PAR idiopáticas (hasta el 72%). La sospecha debe ser levantada cuando, además del dolor y la elevación de enzimas pancreáticas, observamos la elevación de enzimas canaliculares.
Cómo investigar
El primer paso ante un cuadro de PAR es la exclusión de malignidades y de la propia pancreatitis crónica. Una buena historia clínica y examen físico pueden dirigirnos hacia algunos factores de riesgo, como el alcoholismo y el tabaquismo o el uso de medicamentos, o síntomas sugestivos de pancreatitis crónica.
Una imagen adecuada de la glándula, a través de la resonancia magnética con colangiopancreatografía por resonancia puede descartar la posibilidad de neoplasias pancreáticas o periampulares.
La ecoendoscopia tiene una precisión similar a la RM para la exclusión de tumores, sin embargo puede ayudar en el diagnóstico de pancreatitis crónica temprana, además de descartar el diagnóstico de microlitiasis, que puede ser la etiología de la PAR. En lugares donde está disponible, es interesante realizar el examen.
La investigación genética puede ser realizada en pacientes con PAR, especialmente si el cuadro clínico se da en pacientes jóvenes o con antecedentes familiares de pancreatitis. Sin embargo, se debe prestar atención al beneficio real de la prueba, ya que no hay terapia específica posible en caso de diagnóstico de mutación, y el costo de la investigación aún es elevado.
La manometría del esfínter de Oddi es el examen adecuado para los casos de sospecha de disfunción del esfínter, sin embargo este examen es poco disponible en Brasil, además del riesgo del 25% de pancreatitis aguda post procedimiento. Además, en los casos de DEO sin dilatación de conductos en la imagen (DEO tipo III), la sensibilidad del examen es sólo del 42%.
A continuación, un algoritmo para la investigación de casos de pancreatitis aguda recurrente:
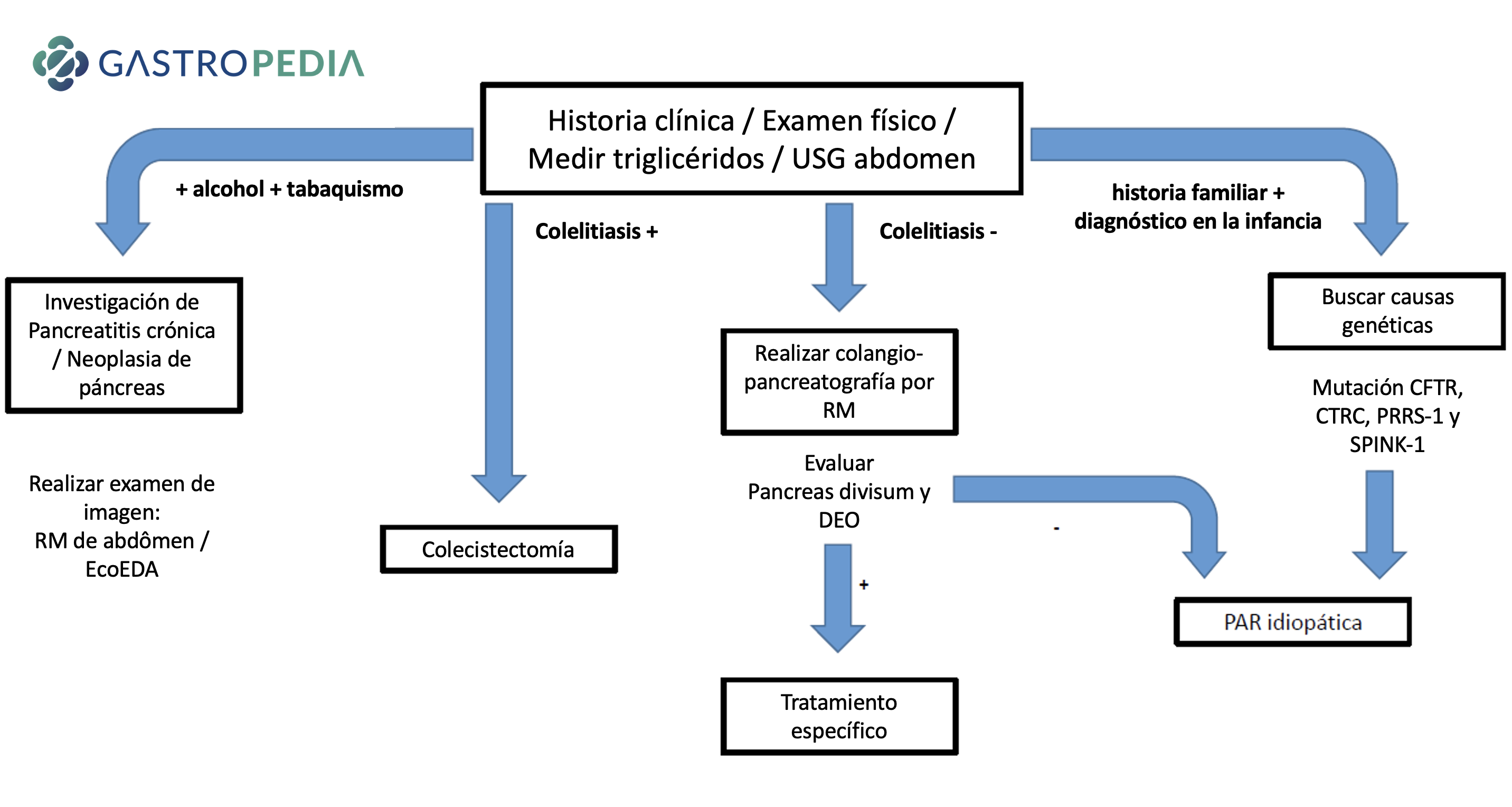
Referencias Bibliográficas
- Guda MN et al. Recurrent Acute Pancreatitis International State-of-the-Science Conference With Recommendations. Pancreas 2018;47: 653–666
- Jagannath S, Garg PK. Recurrent Acute Pancreatitis: Current Concepts in the Diagnosis and Management. Curr Treat Options Gastro (2018) 16:449–465.
- Rehman A et al. Sphincter of Oddi dysfunction: an evidence-based review. Curr Treat Options Gastro (2018) 16:449–465.
- Somogyi L et al. Recurrent Acute Pancreatitis: An Algorithmic Approach to Identification and Elimination of Inciting Factors. Gastroenterology 2001;120:708–717
- Imagen de macrovector en Freepik
Cómo citar este artículo
Marzinotto M, Gamarra ACQ. Pancreatitis Aguda Recurrente – Etiología y Diagnóstico. Gastropedia 2024, vol 2. Disponible en: gastropedia.com.br/gastroenterologia/pancreas/pancreatite-aguda-recorrente


