Durante el Congreso EASL 2023 (24 de junio, Viena, Austria), se publicaron nuevos términos y criterios para la Enfermedad hepática grasa no alcohólica (nonalcoholic fatty liver disease, NAFLD) que pasó a ser denominada Esteatosis hepática metabólica (metabolic dysfunction-associated steatotic liver diasease, MASLD) después del panel Delphi y respaldada por las principales sociedades de Hepatología del mundo.
De manera objetiva, la tabla a continuación lista las terminologías previas y actuales para una mejor comprensión:
| Nomenclaturas Anteriores | Nomenclaturas Anteriores | Siglas | Nomenclaturas Actuales | Nomenclaturas Actuales | Siglas | Racional |
|---|---|---|---|---|---|---|
| – | – | – | Esteatosis hepática o Enfermedad hepática esteatósica | Steatotic liver disease | SLD | Término general que abarca varias etiologías de esteatosis* |
| Enfermedad hepática grasa no alcohólica | Nonalcoholic fatty liver disease | NAFLD | Esteatosis hepática metabólica | Metabolic dysfunction-associated steatotic liver disease | MASLD | Presencia de esteatosis hepática y, al menos, 1 de 5 factores de riesgo cardiometabólicos** |
| Esteatohepatitis no alcohólica | Nonalcoholic steatohepatitis | NASH | Esteatohepatitis metabólica | Metabolic dysfunction-associated steatohepatitis | MASH | Concepto fisiopatológico mantenido y basado en los criterios anatomopatológicos |
| Esteatosis hepática no alcohólica | Nonalcoholic fatty liver | NAFL | – | – | – | Terminología no abordada en el Panel Delphi |
| – | – | – | Esteatosis hepática por disfunción metabólica y alcohol | – | MetALD | Nueva categoría para describir pacientes con MASLD que consumen alcohol por encima de 140g/semana (mujeres) y 210g/semana (hombres) |
| – | – | – | Esteatosis hepática criptogénica | Cryptogenic steatotic liver disease | Criptogénica SLD | Nueva denominación para pacientes que no presentan parámetros metabólicos y no tienen causa conocida |
[1] IMC ≥ 25kg/m2 (23 asiáticos) O circunferencia abdominal >94cm (hombre) >80cm (mujer) O equivalente ajustado por etnia
[2] Glucosa en ayunas ≥ 100mg/dL O prueba oral de tolerancia a la glucosa ?140mg/dL O Hba1c ≥ 5,7% O diabetes mellitus tipo 2 (DM2) O tratamiento para DM2;
[3] Presión arterial ≥ 130/85mmHg U tratamiento medicamentoso para hipertensión arterial sistémica
[4] Triglicéridos ≥ 150mg/dL O tratamiento con hipolipemiantes
[5] HDL-c <40mg/dL (hombre) <50mg/dL (mujer) O tratamiento con hipolipemiantes.
Ante el nuevo racional propuesto, los términos “Esteatosis hepática no alcohólica” (nonalcoholic fatty liver, NAFL) y “Enfermedad hepática grasa asociada a la disfunción metabólica” (metabolic dysfunction-associated fatty liver disease, MAFLD) no serán preservados.
La clasificación y gravedad que usamos hoy permanecerán las mismas, es decir, la definición de MASH seguirá siendo basada en los criterios anatomopatológicos obtenidos por biopsia hepática (esteatosis hepática, balonización hepatocitaria e inflamación lobular, con o sin fibrosis). Conforme la evaluación de la fibrosis hepática, la enfermedad podrá ser descrita como, por ejemplo, MASH con fibrosis estadio 3 – en los pacientes biopsiados – o MASLD con fibrosis 3 – en la evaluación no invasiva de la fibrosis.
En la práctica, hay DOS preguntas a hacerse, ante la presencia de esteatosis hepática (Figura 1):
- ¿Hay algún factor de riesgo cardiometabólico**?
- ¿Hay otras causas de esteatosis hepática (etilismo significativo, medicamentosa/DILI, enfermedades monogénicas)?
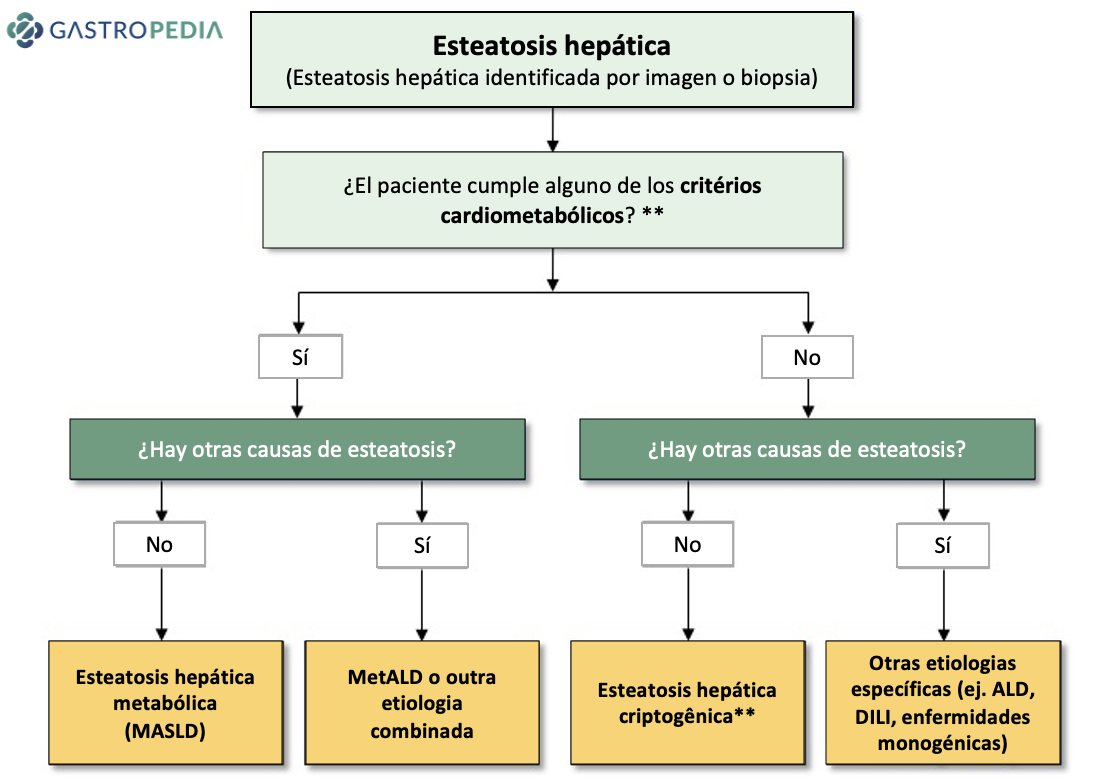
[1] IMC ≥ 25kg/m2 (23 asiáticos) O circunferencia abdominal >94cm (hombre) >80cm (mujer) O equivalente ajustado por etnia
[2] Glucosa en ayunas ≥ 100mg/dL O prueba oral de tolerancia a la glucosa ?140mg/dL O Hba1c ≥ 5,7% O diabetes mellitus tipo 2 (DM2) O tratamiento para DM2;
[3] Presión arterial ≥ 130/85mmHg U tratamiento medicamentoso para hipertensión arterial sistémica
[4] Triglicéridos ≥ 150mg/dL O tratamiento con hipolipemiantes
[5] HDL-c <40mg/dL (hombre) <50mg/dL (mujer) O tratamiento con hipolipemiantes.
De esta manera, la transición en la literatura y en los estudios utilizando los nuevos términos y criterios será gradual, siendo fundamental la comprensión de la evolución del racional propuesto y del impacto de la enfermedad en el mundo. Los autores resaltan que la modificación de las nomenclaturas no altera la historia natural de la esteatosis hepática (SLD), los ensayos clínicos, los biomarcadores y no perjudica las futuras investigaciones en estos campos.
Referencias
- Rinella, Mary E.1; Lazarus, Jeffrey V.2,3; Ratziu, Vlad4; Francque, Sven M.5,6; Sanyal, Arun J.7; Kanwal, Fasiha8,9; Romero, Diana2; Abdelmalek, Manal F.10; Anstee, Quentin M.11,12; Arab, Juan Pablo13,14,15; Arrese, Marco15,16; Bataller, Ramon17; Beuers, Ulrich18; Boursier, Jerome19; Bugianesi, Elisabetta20; Byrne, Christopher21,22; Castro Narro, Graciela E.16,23,24; Chowdhury, Abhijit25; Cortez-Pinto, Helena26; Cryer, Donna27; Cusi, Kenneth28; El-Kassas, Mohamed29; Klein, Samuel30; Eskridge, Wayne31; Fan, Jiangao32; Gawrieh, Samer33; Guy, Cynthia D.34; Harrison, Stephen A.35; Kim, Seung Up36; Koot, Bart37; Korenjak, Marko38; Kowdley, Kris39; Lacaille, Florence40; Loomba, Rohit41; Mitchell-Thain, Robert42; Morgan, Timothy R.43,44; Powell, Elisabeth45,46,47; Roden, Michael48,49,50; Romero-Gómez, Manuel51; Silva, Marcelo52; Singh, Shivaram Prasad53; Sookoian, Silvia C.15,54,55; Spearman, C. Wendy56; Tiniakos, Dina11,57; Valenti, Luca58,59; Vos, Miriam B.60; Wong, Vincent Wai-Sun61; Xanthakos, Stavra62; Yilmaz, Yusuf63; Younossi, Zobair64; Hobbs, Ansley2; Villota-Rivas, Marcela65; Newsome, Philip N66,67; en nombre del grupo de consenso de nomenclatura NAFLD. Una declaración de consenso de Delphi de varias sociedades sobre la nueva nomenclatura de la enfermedad hepática grasa. Hepatología ():10.1097/HEP.0000000000000520, 24 de junio de 2023. | DOI: 10.1097/HEP.0000000000000520
- Kleiner DE, Brunt EM, Van Natta M, Behling C, Contos MJ, Cummings OW, et al. Diseño y validación de un sistema de puntuación histológica para la enfermedad hepática grasa no alcohólica. Hepatología. 2005;41:1313–1321.
- Eslam M, Sanyal AJ, George J, Sanyal A, Neuschwander-Tetri B, Tiribelli C, et al. MAFLD: Una propuesta de nomenclatura impulsada por el consenso para la Enfermedad hepática grasa asociada a la disfunción metabólica. Gastroenterología. 2020;158:1999–2014 e1.
- Rinella ME, Neuschwander-Tetri BA, Siddiqui MS, Abdelmalek MF, Caldwell S, Barb D, et al. Guía de práctica de AASLD sobre la evaluación clínica y el manejo de la enfermedad hepática grasa no alcohólica. Hepatología. 2023;77:1797–1835.
Cómo citar este artículo
Oti KST, Gamarra ACQ. MASLD 2023: descomplicando las nuevas nomenclaturas para esteatosis hepática. Gastropedia 2024, vol. 2. Disponible en: https://gastropedia.pub/es/gastroenterologia/masld-2023-simplificando-las-nuevas-nomenclaturas-para-la-esteatosis-hepatica-2/


