Texto basado en el artículo “Evaluating for Celiac Disease in Patients on a Gluten-Free Diet: A Practical Approach”, publicado no American Journal of Gastroenterology em 2025.
Introducción
La enfermedad celíaca es una enfermedad sistémica inmunomediada que se desencadena por la ingesta de gluten en personas genéticamente susceptibles. A pesar de los criterios diagnósticos bien establecidos, un caso cada vez más frecuente en la práctica clínica es el de pacientes que inician espontáneamente una dieta sin gluten (gluten-free diet) antes de cualquier evaluación médica formal.
El crecimiento exponencial de la popularidad de la dieta sin gluten, a menudo asociada a supuestos beneficios para la salud, ha planteado un importante reto diagnóstico: ¿cómo confirmar o descartar la enfermedad celíaca en pacientes que ya no consumen gluten? Este contexto requiere un enfoque estructurado y basado en la evidencia para evitar errores diagnósticos, un manejo inadecuado y un seguimiento clínico insuficiente.
Peligros de no confirmar un diagnóstico
No confirmar formalmente un diagnóstico de enfermedad celíaca tiene consecuencias clínicas significativas. Los pacientes que mantienen una dieta sin gluten sin un diagnóstico confirmado no reciben un seguimiento adecuado de las complicaciones reconocidas de la enfermedad.
Entre los principales riesgos se encuentran:
• Deficiencias nutricionales no controladas, como hierro, vitamina B12, ácido fólico, vitamina D y calcio
• Compromiso de la salud ósea, incluyendo osteopenia y osteoporosis
• Mayor riesgo de neoplasias asociadas, como linfoma intestinal
• Ligero aumento de la mortalidad a largo plazo
Además, una dieta sin gluten tiene un impacto económico significativo. Los alimentos sin gluten pueden costar hasta un 180 % más que sus versiones convencionales. En algunos países, las prestaciones sociales o subsidios solo se otorgan tras un diagnóstico médico confirmado, lo que refuerza la importancia de una correcta definición diagnóstica.
Evaluación Clínica Inicial
La evaluación debe comenzar con una historia clínica detallada, centrándose en tres áreas principales:
1. Síntomas
- Gastrointestinales: diarrea, distensión abdominal, dolor abdominal, pérdida de peso.
- Extraintestinales: anemia, osteoporosis, neuropatía, ataxia, infertilidad, alteraciones del esmalte dental y dermatitis herpetiforme.
2. Antecedentes Familiares
- La presencia de enfermedad celíaca en familiares de primer grado aumenta significativamente el riesgo
3. Características de la dieta sin gluten
- Motivo de la introducción
- Duración
- Grado de adherencia
- Respuesta clínica percibida
Es fundamental destacar que la mejoría de los síntomas con la retirada del gluten no confirma la enfermedad celíaca. Los estudios demuestran que la respuesta sintomática tiene un bajo valor predictivo positivo, ya que afecciones como el síndrome del intestino irritable, la sensibilidad al gluten no celíaca y las intolerancias alimentarias también pueden mejorar con la exclusión del gluten.
El papel de la serología en una dieta sin gluten
La prueba de primera línea para el diagnóstico de la enfermedad celíaca es la IgA anti-tTG (anticuerpo antitransglutaminasa tisular IgA), debido a su alta sensibilidad y especificidad en pacientes que consumen gluten regularmente.
Sin embargo, en personas que ya siguen una dieta sin gluten, la utilidad de la serología es limitada:
• La retirada del gluten provoca una disminución o normalización de los títulos de IgA anti-tTG.
• La sensibilidad de la serología puede descender a valores cercanos al 16 % en pacientes con una dieta estricta.
Aun así, la medición de IgA anti-tTG (asociada a la IgA total) debe realizarse como primer paso, ya que un resultado positivo conserva su valor diagnóstico.
Pruebas genéticas: HLA-DQ2 y HLA-DQ8
Si un paciente con dieta sin gluten presenta una serología negativa, el siguiente paso es la tipificación genética de HLA-DQ2 y HLA-DQ8.
- Más del 99 % de los pacientes con enfermedad celíaca presentan HLA-DQ2 y/o HLA-DQ8.
- La ausencia de estos alelos prácticamente excluye el diagnóstico.
- La presencia aislada no confirma la enfermedad, ya que hasta el 40 % de la población general es positiva.
Por lo tanto, las pruebas genéticas son especialmente útiles como prueba de exclusión.
Prueba de provocación con gluten: Cuándo y cómo realizarla
Si el paciente tiene una genética permisiva y persiste la sospecha clínica, la prueba de provocación con gluten se convierte en el paso central de la investigación.
Cómo realizarla:
- Ingesta mínima recomendada: ≥3 g de gluten al día
- Dosis habitual en la práctica clínica: 6-10 g/día
- Duración ideal: 8 semanas, si se tolera
Ejemplos prácticos incluyen pan, galletas o el uso de gluten en polvo. En pacientes con sensibilidad a FODMAP, el gluten aislado puede ser una alternativa mejor tolerada.
Monitoreo:
- Evaluación clínica de los síntomas
- Repetición de la serología (anti-tTG IgA)
- Endoscopia digestiva alta con biopsias duodenales al final de la prueba de provocación
Es importante advertir al paciente que:
- Los síntomas, si se presentan, tienden a ser transitorios
- Se pueden utilizar medicamentos sintomáticos para mejorar la tolerancia
Nuevas Estrategias Diagnósticas en Investigación
Los avances recientes apuntan a métodos de diagnóstico independientes de la ingesta prolongada de gluten, aún restringidos al ámbito de la investigación:
- Ensayos con tetrámeros de gluten HLA-DQ, capaces de detectar linfocitos T específicos en sangre, con alta sensibilidad y especificidad incluso con una dieta sin gluten.
- Medición de la interleucina-2 (IL-2) tras una breve exposición al gluten, que se eleva precozmente y refleja una respuesta inmunitaria activa.
Estas estrategias son prometedoras, pero aún no forman parte de la práctica clínica habitual.
Mensajes prácticos para el gastroenterólogo
- Una dieta sin gluten antes de la prueba complica el diagnóstico, pero no lo descarta.
- Una serología negativa con una dieta sin gluten no descarta la enfermedad celíaca.
- La ausencia de HLA-DQ2/DQ8 prácticamente descarta el diagnóstico.
- La prueba de provocación con gluten sigue siendo el estándar de oro en casos seleccionados.
- Confirmar el diagnóstico es esencial para el seguimiento, la prevención de complicaciones y la adecuada adherencia al tratamiento.
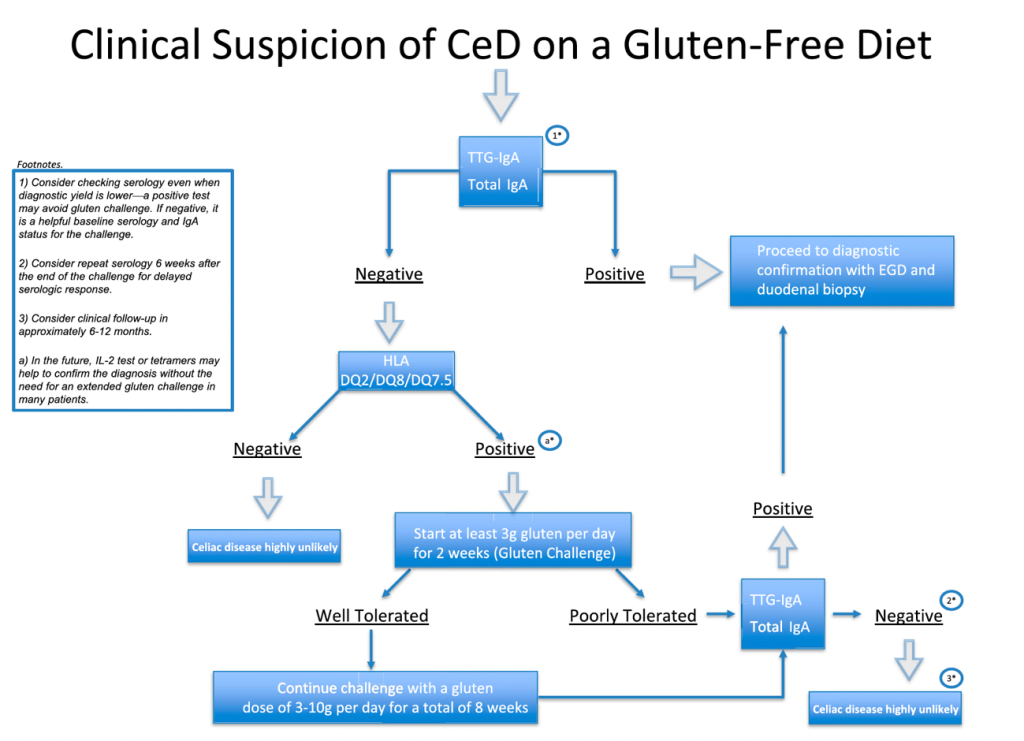
Figura 1: Algoritmo para el diagnóstico de la enfermedad celíaca en pacientes con dieta sin gluten.
CeD: enfermedad celíaca; GFD: dieta sin gluten; EGD: endoscopia alta.
(Sharma RR, et al. Am J Gastroenterol. 27 de marzo de 2025;120(8):1676-1682).
Referencia
- Sharma RR, Jansson-Knodell CL, Kumral D, Rubio-Tapia A. Evaluating for Celiac Disease in Patients on a Gluten-Free Diet: A Practical Approach. Am J Gastroenterol. 2025 Mar 27;120(8):1676-1682. doi: 10.14309/ajg.0000000000003434. PMID: 40146033.
Cómo citar este artículo
Martins BC, Gamarra ACQ. Evaluación de la enfermedad celíaca en pacientes que ya siguen una dieta sin gluten: un enfoque práctico para el gastroenterólogo. Gastropedia 2026, Vol I. Disponible en: https://gastropedia.pub/es/gastroenterologia/evaluacion-de-la-enfermedad-celiaca-en-pacientes-que-siguen-una-dieta-sin-gluten-un-enfoque-practico-para-el-gastroenterologo/


