Las alteraciones de las enzimas hepáticas se encuentran a menudo en pacientes asintomáticos durante el seguimiento de rutina.
Es importante tener en cuenta que el término “pruebas (o pruebas) de función hepática”, aunque comúnmente utilizado, puede interpretarse erróneamente, ya que en la mayoría de los casos estas alteraciones evidencian daño o lesión hepática, y no necesariamente alteración de la función del órgano. Es decir, las enzimas hepáticas pueden estar alteradas incluso en pacientes con la función del hígado preservada.
La evaluación del paciente debe realizarse con una anamnesis y un examen físico detallados, con el objetivo de buscar signos y síntomas clínicos, estigmas de hepatopatía crónica, historias epidemiológica y social, uso de medicamentos y presencia de comorbilidades que sugieran la etiología.
Desde el punto de vista didáctico, las pruebas de laboratorio pueden dividirse de la siguiente manera:
- Aminotransferasas: alanina aminotransferasa (ALT) y aspartato aminotransferasa (AST) – evalúan la lesión hepatocelular
- Fosfatasa alcalina (FA), Gamaglutamil transferasa (GGT) y Bilirrubinas – evalúan la colestasis
- Albumina, Tiempo de protrombina, INR (“international normalized ratio”) – evalúan la función hepática, síntesis proteica
Pruebas para la evaluación de la lesión hepatocelular
La evaluación de la lesión hepatocelular está bien determinada por los niveles de ALT y AST. Con el daño hepático, los hepatocitos se rompen y las enzimas se extravasan al plasma y se convierten en marcadores diagnósticos de lesión hepática.
La AST está presente en el hígado y en otros órganos como el corazón y los músculos. Por lo tanto, se debe tener cuidado al interpretar su aumento aislado. La ALT está presente principalmente en el hígado y por eso es más específica como marcador de lesión hepática.
Los niveles considerados normales para las aminotransferasas han sido cuestionados, y se estima que los valores verdaderamente normales son más bajos que los actualmente adoptados. También se debe tener en cuenta que el sexo, la edad y los métodos utilizados también influyen en esta determinación. Por lo tanto, se debe considerar el número de veces que está aumentado en relación con el límite superior de la normalidad (LSN), para permitir comparaciones.
En las hepatitis agudas (virales o tóxicas), los niveles de ALT son mayores que los de AST. En la hepatitis fulminante, tanto la ALT como la AST, están muy aumentadas en los primeros días de la enfermedad y luego hay una caída abrupta hasta niveles normales. En la enfermedad hepática alcohólica, hay una desproporción entre la AST y la ALT que llama la atención. Esto se debe a la lesión mitocondrial que causa el alcohol (AST/ALT > 2). Ambas enzimas pueden alcanzar niveles superiores a 5000UI/L en situaciones de isquemia hepática aguda.
En las hepatitis crónicas, es común el aumento de las dos enzimas entre 2-40 veces el LSN y la relación AST/ALT < 1, pero puede ser > 1 cuando hay evolución a cirrosis hepática. Cabe destacar que las enzimas pueden estar normales incluso en pacientes con cirrosis u otra enfermedad hepática crónica. Los valores bajos de las enzimas pueden subestimar la actividad necroinflamatoria en los cuadros de hepatopatías crónicas, como la hepatitis autoinmune, las hepatitis por los virus B y C, por ejemplo, ya que en estas situaciones puede haber una disociación entre los niveles enzimáticos y los hallazgos histopatológicos.
En las enfermedades obstructivas de la vía biliar, puede haber un aumento de las aminotransferasas hasta 30 veces el LSN, lo que puede dificultar el diagnóstico. En la tabla 1 se presentan las principales causas de elevación de aminotransferasas.
| Hepatotoxicidad |
| Alcohol, drogas, hierbas |
| Causas infecciosas |
| Hepatitis virales A, B, C, D, E; herpes simple; varicela; citomegalovirus; Epstein-Barr y otros. |
| Enfermedades inmunomediadas |
| Hepatitis autoinmune |
| Síndromes de superposición |
| Enfermedades hepáticas metabólicas |
| Enfermedad de Wilson (DW) |
| Hemocromatosis |
| Enfermedad hepática grasa no alcohólica (DHGNA) |
| Enfermedades hepáticas vasculares |
| Hepatitis isquémica |
| Síndrome de Budd-Chiari |
| Síndrome de obstrucción sinusoidal |
| Otras causas |
| Esquistosomiasis |
| Enfermedad celíaca |
| Deficiencia de alfa-1 antitripsina |
| Enfermedades granulomatosas: sarcoidosis, tuberculosis |
| Enfermedades reumáticas: lupus eritematoso sistémico, artritis reumatoide |
Pruebas para la evaluación de la colestasis
La colestasis es una obstrucción, anatómica o funcional, a la excreción de la bilis. Las enzimas que se localizan en la membrana canalicular del hepático y los conductos biliares – FA y GGT – son las que ayudan en este diagnóstico.
- Gamaglutamil transferasa
El aumento de la GGT tiene alta sensibilidad para la enfermedad hepática, pero baja especificidad, ya que puede aumentar en pacientes con pancreatitis, hipertiroidismo, artritis reumatoide e infarto de miocardio. Es una enzima fácilmente inducida y sus niveles pueden aumentar con la ingestión de algunos medicamentos (fenitoína y barbitúricos, por ejemplo) y alcohol.
Las elevaciones importantes de GGT (hasta 70 veces el LSN) pueden verse en enfermedades obstructivas del tracto biliar, por ejemplo. En las hepatitis agudas, los valores de GGT raramente superan 10 veces el LSN, excepto en las formas colestásicas de la enfermedad. En las hepatitis crónicas, la alteración tiende a ser discreta.
- Fosfatasa alcalina
La función exacta de esta enzima es desconocida. Se encuentra en varios órganos y tejidos, como la placenta, la mucosa intestinal y la membrana canalicular de los hepatocitos. La actividad de la FA sérica se deriva de tres fuentes: hígado, huesos y tracto gastrointestinal. Los valores normales varían mucho.
En casos de aumento de FA, la dosificación sérica de GGT y bilirrubinas pueden utilizarse para confirmar el origen hepático. Si se confirma, es necesario definir si la colestasis es de origen intra o extrahepática. En este punto, será necesaria la realización de una imagen abdominal. En la tabla 2 se presentan las principales causas de aumento de FA y GGT.
| Elevaciones > 3x el LSN de ambas enzimas | Obstrucción extrahepática |
| Coledocolitiasis | |
| Obstrucción tumoral | |
| Colangitis esclerosante primaria (CEP) | |
| Colangiopatía del VIH | |
| Colestasis intrahepática | |
| Drogas | |
| Colangitis biliar primaria (CBP) | |
| CEP de ductos pequeños | |
| Colestasis benigna | |
| Nutrición parenteral total | |
| Enfermedades infiltrativas | |
| Linfomas, metástasis | |
| Otras colangiopatías (ej.: colangiopatía por IgG4) | |
| Elevaciones < 3x el LSN de ambas enzimas | Enfermedades hepatocelulares |
| Hepatitis: viral, crónica, alcohólica | |
| Cirrosis | |
| Enfermedades infiltrativas | |
| Estados de hipoperfusión: sepsis, insuficiencia cardíaca |
Algoritmo para la investigación de pruebas hepáticas alteradas
La evaluación de las alteraciones de las pruebas hepáticas debe realizarse en conjunto, teniendo en cuenta si la alteración es en una sola prueba o en conjunto con las demás, lo que dirigirá el razonamiento clínico. Así, en la investigación de una prueba hepática alterada, se debe partir de la alteración predominante, es decir:
- La alteración de ALT y AST predomina sobre la alteración de FA y GGT(Figura 1)
- La alteración de FA y GGT predomina sobre la alteración de AST y ALT(Figura 2)
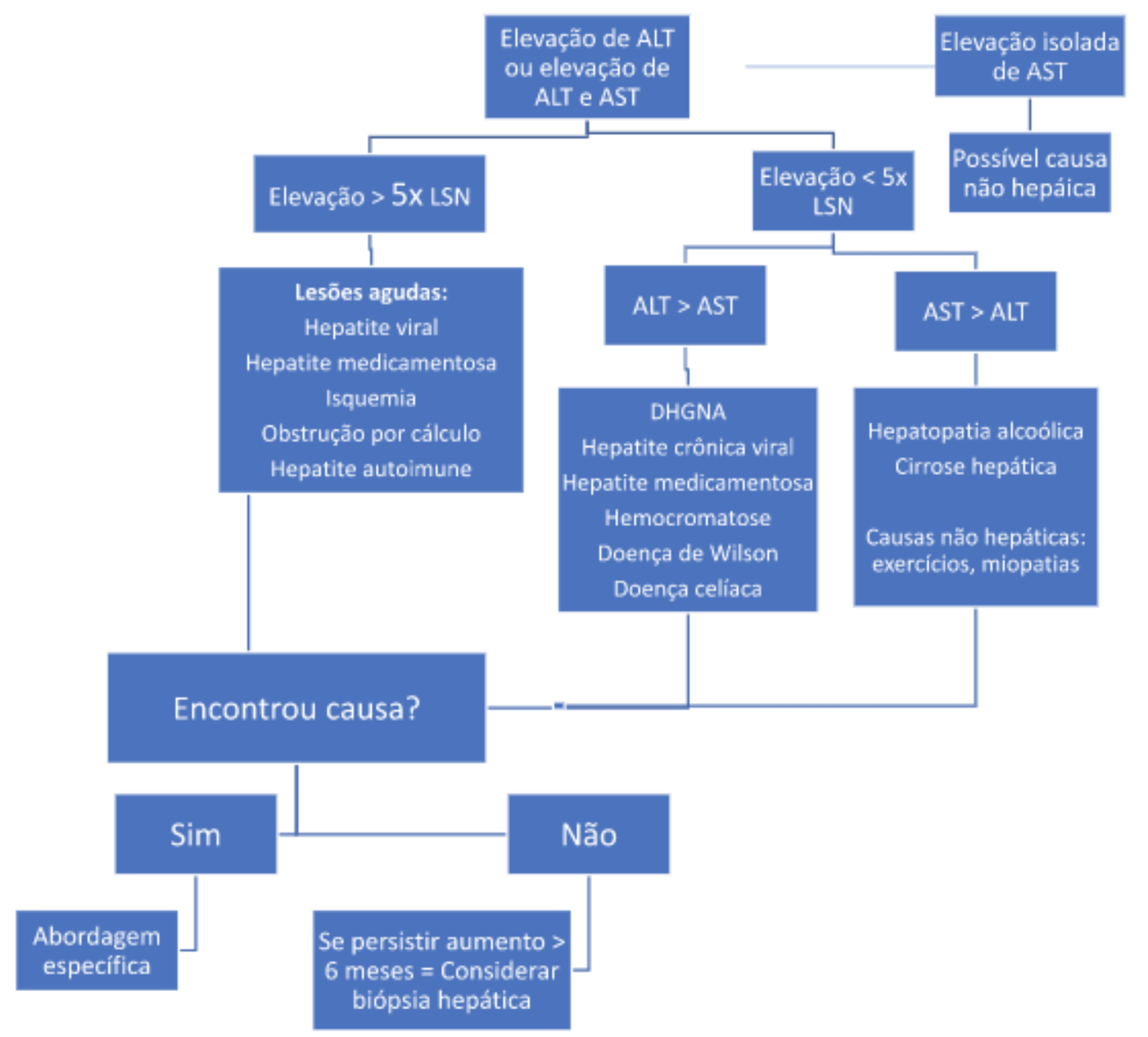
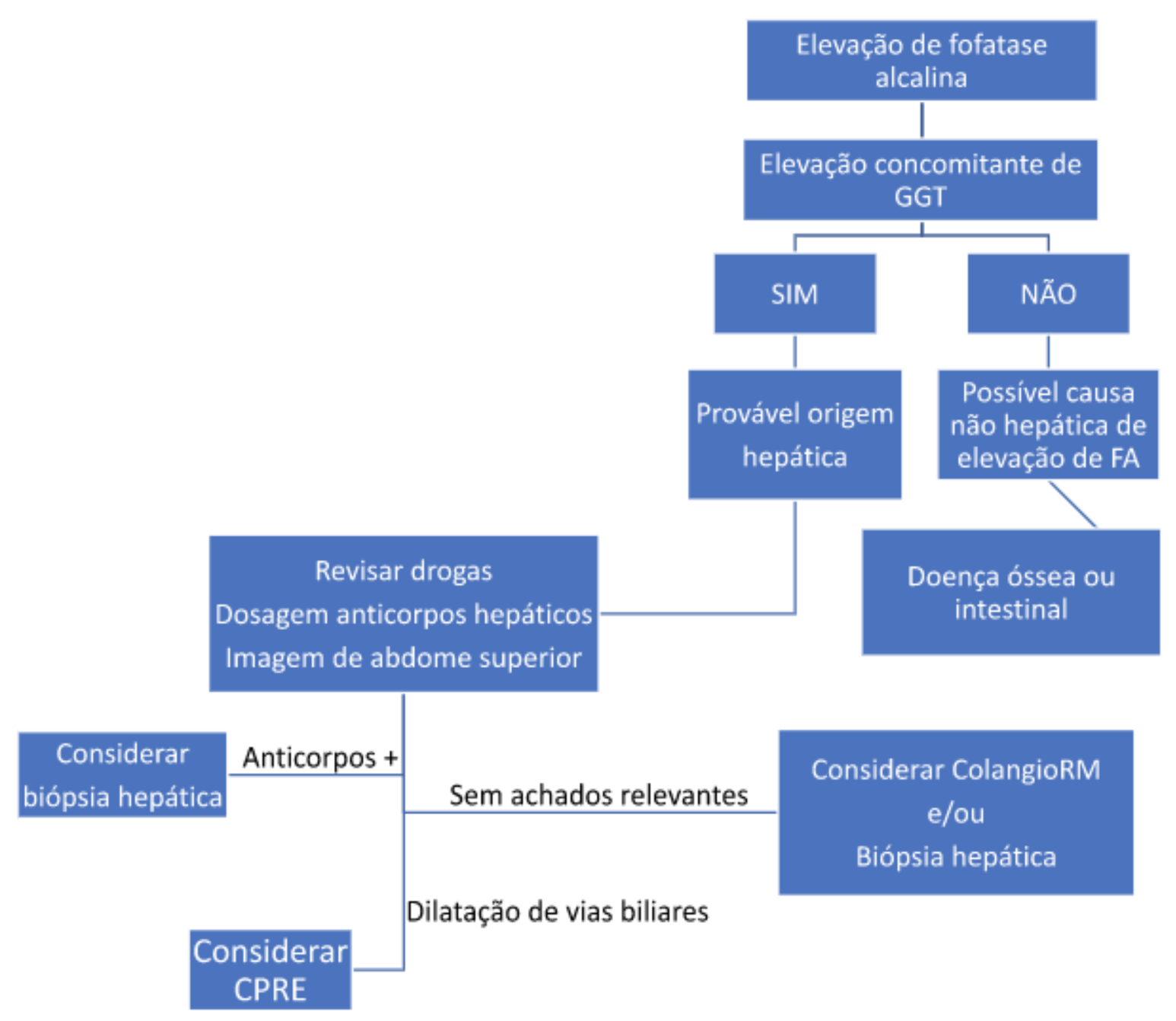
CPRE: colangiopancreatografía retrógrada endoscópica
Si el diagnóstico de las alteraciones hepáticas sigue siendo inconcluso, se puede considerar una conducta expectante para aumentos discretos de enzimas (hasta dos veces el LSN para aminotransferasas y hasta una vez y media para FA y GGT), con dosificaciones de las pruebas bioquímicas y función hepática cada 6 meses. Sin embargo, si las alteraciones persisten, se debe considerar la biopsia hepática.
Referencias
- Newsome PN, Cramb R, et al. Guidelines on the management of abnormal liver blood tests. Gut 2018; 67:6
- Pratt DS, Kaplan MM. Evaluation of abnormal liver enzyme results in asymptomatic patiets. N Engl J Med 2000; 342:1266
- Ferraz ML. Testes laboratoriais na investigação de doenças hepáticas. In: Mattos AA, Dantas-Correa EB. Tratado de Hepatologia. Rio de Janeiro:Rubio,2010. p.21-28.
- Ioannou GN, Implications of elevated serum alanine aminotransferase levels: think outside de liver. Gastroenterol 2008; 135 (6):1851-1854
- Imagen de portada Freepik
Cómo citar este artículo
Medeiros M, Penaloza CSQ. Enfoque de pacientes con alteraciones de pruebas hepáticas. Gastropedia 2023, Vol. 1. Disponible en: https://gastropedia.pub/es/gastroenterologia/abordaje-de-pacientes-con-alteraciones-en-las-enzimas-hepaticas/

Cirujano del Aparato Digestivo, Hospital de Clínicas de la FMB-UNESP
Miembro Titular del Colegio Brasileño de Cirugía Digestiva (CBCD)
Maestría en Medicina - Cirugia, FMB-UNESP
Cirujano General, Hospital Estatal de Bauru-FAMESP
Título de especialista del Colegio Brasileño de Cirujanos (CBC)
Especialización en Endoscopia Gastrointestinal Oncológica, ICESP-USP
Asociado de la Sociedade Brasileira de Endoscopia (SOBED)

